Das Immunsystem stärken
Nibras erinnert sich gut an eine verzweifelte Mutter, die er während einer Wintersaison immer und immer wieder in der Notfallambulanz antraf. »Herr Doktor, mein Kind ist langsam zu einer Schnecke mutiert! Seit Wochen kriecht es von Infekt zu Infekt und zieht ununterbrochen eine dicke Schleimspur hinter sich her! Hört das denn nie auf? Kann man nicht etwas dagegen tun?« Ein Blick in verschiedene Suchmaschinen zeigt, dass sich viele Eltern das Gleiche fragen. Gibt man den Suchbegriff »Immunsystem« ein, sind die ersten beiden Suchvorschläge »Immunsystem stärken« und »Immunsystem stärken Kinder«. Der Algorithmus weiß also schon längst Bescheid, was Eltern umtreibt. Eine besonders heiße Phase, in der Eltern diese Frage stellen, ist das Kleinkindalter – wenn das Kind schon zum x-ten Mal eine Rotznase aus der Kita mit nach Hause gebracht hat und dann auch noch großzügig unter den Geschwistern verteilt. Die Frage nach der Stärkung des Immunsystems bezieht sich aus Elternsicht vor allem auf das Ziel, die Infektfrequenz zu reduzieren oder die Infektdauer zu verkürzen.
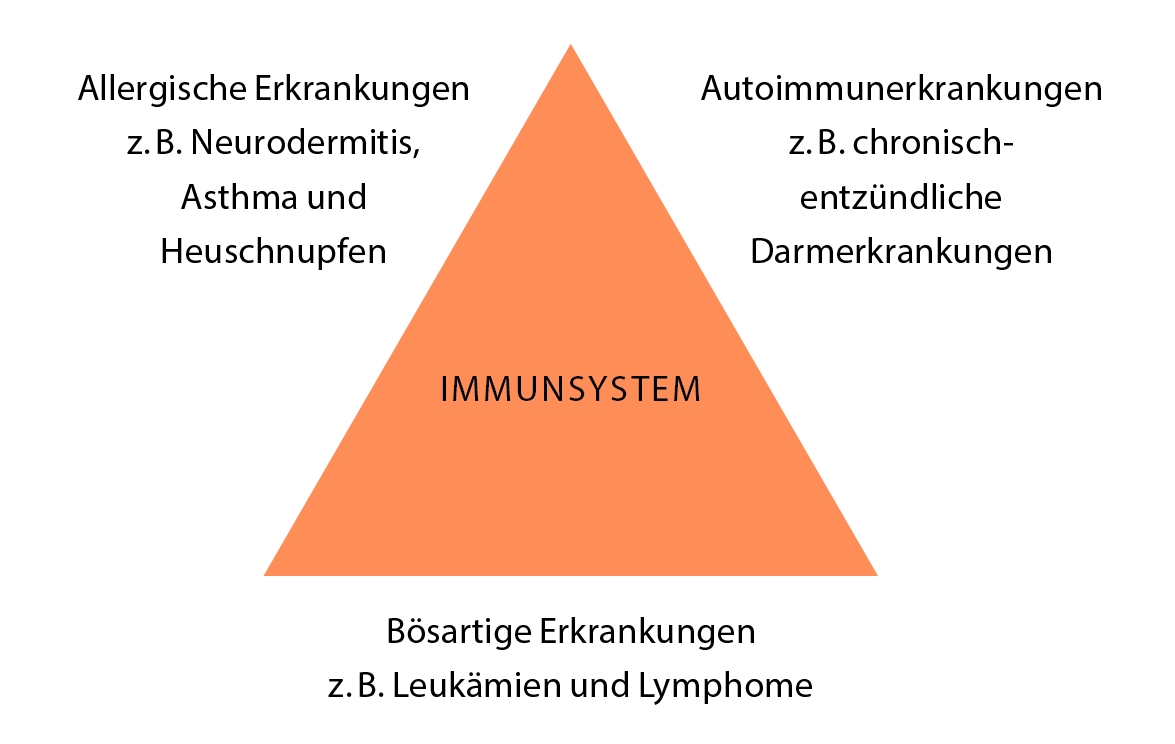
Auch uns Mediziner*innen beschäftigt diese Frage sehr, aber in einem noch viel größeren Rahmen. Denn Training und Förderung des Immunsystems wirken sich nicht nur darauf aus, wie oft oder lange ein Kind krank ist. Das Immunsystem steht als Schlüsselelement im Zentrum einer Reihe verschiedener Krankheitsgruppen. Dazu zählen vor allem allergische Erkrankungen wie Asthma und Neurodermitis, Autoimmunerkrankungen und Krebserkrankungen des Abwehrsystems wie Leukämien und Lymphome. Für all diese Krankheiten wurden Zusammenhänge mit dem Immunsystem nachgewiesen, ohne dass bis heute das dazugehörige bigger picture vollständig geknackt wurde. Umso wichtiger ist es, über die bekannten Fakten Bescheid zu wissen und diese Erfahrungen für eine gesunde Kindheit in den Alltag einfließen zu lassen.
Ansteckungsgefahr erwünscht – über Hygienehypothese und Bauernhofeffekt
Eine Frage zum Einstieg: Was glauben Sie: Welche Rolle spielte Hygiene in der Medizin des 19. Jahrhunderts? Die Antwort: über weite Strecken leider gar keine! Zwar wurden Bakterien und Parasiten bereits 1676 vom niederländischen Naturforscher Antonie van Leeuwenhoek unter einem sehr einfachen Mikroskop entdeckt. Es dauerte aber weitere 200 Jahre, bis Robert Koch 1876 publik machte, dass Mikroorganismen die Ursache von Krankheiten sein können. Die Bedeutung von Hygiene und Desinfektion wurde aber schon 30 Jahre früher, nämlich 1846, vom Wiener Chirurgen und Geburtshelfer Ignaz Semmelweis entdeckt. Bis dahin waren Kliniken aus heutiger Sicht ein hygienischer Horror! Operationsbestecke wurden nach Eingriffen nicht gereinigt, Chirurgen trugen keine Handschuhe und die Wunden verschiedener Patient*innen wurden mit demselben Schwamm gereinigt (sorry für das Kopfkino). Semmelweis bemerkte, dass Mütter nach einer Entbindung unter ärztlicher Betreuung deutlich häufiger am gefährlichen Kindbettfieber erkrankten und starben, als wenn Hebammen die Versorgung übernahmen. Das führte er darauf zurück, dass Ärzte kurz vor der Visite noch die Leichen von Verstorbenen sezierten. Er wusste zwar noch nichts von Bakterien, dachte aber, dass mangels Hygiene ein Leichengift auf die Mütter übertragen wurde. In einer Studie konnte er dann aber zeigen, dass die Sterblichkeit der jungen Mütter durch die Desinfektion von Händen und Instrumenten mit einer Chlorlösung in kurzer Zeit von 12,3 Prozent auf 1,3 Prozent reduziert werden konnte. Ein medizinischer Durchbruch!
Lange galt seitdem: Je weniger Kontakt zu Erregern, desto besser. Natürlich ist diese Regel bis heute bei ärztlichen Untersuchungen und ganz besonders bei operativen Eingriffen absolut richtig. Sie hat schon vielen Menschen das Leben gerettet.
Wir beobachten allerdings, dass diese Angst vor Keimen und Bakterien immer wieder von besorgten Eltern auf ihre Kinder übertragen wird. Kaum hat das Händchen den Boden berührt, muss es desinfiziert werden. Ein heruntergefallener Schnuller wird gleich aus dem Verkehr gezogen und muss sterilisiert werden. Ein Besuch von Spielkamerad*innen, die womöglich eine laufende Nase haben könnten? Um Gottes Willen, nein! Gäbe es für Kinder einen unsichtbaren Schutzschild gegen Erreger und Schmutz, viele würden ihn installieren. Die 2020 ausgebrochene Coronavirus-Pandemie tat ihr Übriges, um diesen negativen Trend zu befeuern. Wird aber aus vernünftiger Basishygiene eine irrationale Überhygiene, führt das erwiesenermaßen zu gesundheitlichen Nachteilen für das Kind.
ALLERGIEN UND ALLERGISCHE ERKRANKUNGEN
Am stärksten gestiegen sind Hygienestandards in den industrialisierten europäischen beziehungsweise in den sogenannten westlichen Nationen, was natürlich einen erfreulichen Rückgang von Infektionskrankheiten bei Kindern zur Folge hatte. Das ist eine großartige Errungenschaft und trägt maßgeblich zur sehr geringen Kindersterblichkeit in diesen Ländern bei. Konträr zu der Abnahme der Infektionen konnte aber auch eine extreme Zunahme von allergischen Erkrankungen wie Heuschnupfen, Asthma und Neurodermitis beobachtet werden.
1989 hat der Brite David P. Strachan mit der sogenannten Hygienehypothese einen Erklärungsversuch geliefert. Dieser beruht auf der Beobachtung, dass in großen Familien mit mehreren Kindern Heuschnupfen weniger verbreitet ist. Der intensivere Austausch von Erregern unter Geschwistern führt durch das bessere Training des Immunsystems zu einem besseren Schutz vor allergischen Erkrankungen. Genauso zeigen Studien, dass der frühe Besuch einer Krabbelgruppe oder Kindertagesstätte mit einem niedrigeren Risiko für allergische Erkrankungen einhergeht. Die Krabbelgruppe ist also mit der facettenreichen Keim-Flora einer Großfamilie zu vergleichen.
Besonders gut ist der protektive Effekt des Kontaktes zu Erregern bei Menschen nachgewiesen, die in engem Kontakt mit der Natur und Tieren leben – z. B. auf dem Land. Ein Phänomen, das auch Bauernhofeffekt genannt wird. Kinder, die auf einem Bauernhof aufwachsen, leiden deutlich seltener an Allergien oder anderen allergischen Erkrankungen wie Asthma. Ursache hierfür ist der vermehrte Kontakt zu Bakterien von Nutztieren. Die positive Prägung beginnt bereits vor der Geburt: Im Blut von Bäuerinnen konnten während der Schwangerschaft bereits mehr Botenstoffe, die das kindliche Immunsystem positiv stimulieren, gefunden werden als bei Frauen aus der Stadt.
Der Kontakt zu Mikroben und das Durchmachen von Infektionen sind offensichtlich wichtig für die Feinjustierung der Immunantwort. Wenn das Immunsystem, in der kritischen Lernphase während des gesamten Säuglings- und Kleinkindalters, nicht richtig beansprucht wird, lernt es nicht, welches Maß an Immunantwort angemessen ist. Trifft es dann auf ein Allergen, reagiert es ein bisschen so wie die Cola, in die man ein Pfefferminzbonbon wirft – viel zu heftig und überschießend! Voilà: die allergische Reaktion.
AUTOIMMUNERKRANKUNGEN
Auch für die komplexe und noch nicht vollständig erforschte Entstehung von Autoimmunerkrankungen spielen das Training des Immunsystems in der frühen Kindheit sowie der Hygienestandard eine zentrale Rolle. So nehmen parallel zum Anstieg der allergischen Krankheiten in den industrialisierten Nationen auch die Fallzahlen von Autoimmunerkrankungen wie Typ-1-Diabetes (T1D) oder Multipler Sklerose (MS) zu. Auch hier spielen gestiegene Hygienestandards (als ein Einflussfaktor) eine Rolle. Beim Diabetes lässt sich ebenso wie bei den Allergien ein schützender Effekt beobachten, wenn Kinder mit mehr Geschwistern aufwachsen.
Fehlen dem Immunsystem also zur richtigen Zeit die wichtigen Trainingseinheiten, in denen es übt, den Feind zu erkennen, hat es später Probleme, Körpereigenes und -fremdes auseinanderzuhalten. Es feuert dann mitunter unkoordiniert gegen die eigene Mannschaft – ein Phänomen, das man Autoimmunität nennt.
BÖSARTIGE ERKRANKUNGEN DES IMMUNSYSTEMS
Zu den bösartigen Erkrankungen des Immunsystems zählen z. B. Leukämien. Das sind Krebserkrankungen der Leukozyten, die im Knochenmark entstehen. Das Knochenmark ist die effektivste Abwehrfabrik unseres Körpers und produziert jeden Tag Milliarden von Leukozyten. Wie in jeder Fabrik kommt dabei auch manchmal ein fehlerhaftes Produkt heraus, das erkannt und aussortiert wird. In seltenen Fällen funktioniert diese Qualitätskontrolle aber bei Kindern nicht, sodass fehlerhafte Leukozyten sich rasant vermehren und den ganzen Körper befallen. Die Leukämiezellen sind wie tollwütige Tiere, die wahllos umherirren und Unheil anrichten. Innerhalb des eigentlich zum Schutz des Kindes gedachten Immunsystems entsteht plötzlich paradoxerweise eine der gefährlichsten Erkrankungen, die den Menschen in jungen Jahren ereilen kann. Forscher*innen fragen sich seit Jahrzehnten, welche Ursachen zu so einer Katastrophe führen können. Nach heutigem Stand spielt die Hygienehypothese auch hier eine sehr große Rolle.
Viele Menschen tragen eine genetische Variante in ihrem Erbgut, die zwar die Grundlage einer Leukämie sein kann, erkranken dadurch aber meist trotzdem nicht. Damit die Krankheit ausbricht, braucht es noch einen zweiten Schlag auf das fehlerhafte Erbgut. Mangelnder Kontakt zu Infektionserregern, vor allem im 1. Lebensjahr, könnte der Trigger sein, der diesen zweiten Schlag ermöglicht. Auf Basis eines unzureichenden Immuntrainings kann eine banale Infektion die bösartige Dominokette einer Leukämie in Gang setzen. Passend zu dieser Erklärung konnte gezeigt werden, dass Leukämien seltener bei Kindern auftreten, die früh eine Tagespflege mit anderen Kindern besucht hatten.
Eine Unterforderung des Immunsystems im 1. Lebensjahr scheint also auch die schwerwiegenden Steine bösartiger Erkrankungen ins Rollen bringen zu können. Aus Beschützer*innen werden auf einmal Feind*innen. Leider hören wir in unseren Erstgesprächen mit Eltern, deren Kind gerade frisch an einer Leukämie erkrankt ist, oft Sätze wie: Ich verstehe das nicht! Mein Kind ist doch so gut wie nie krank! Auch das ist Ausdruck der geschilderten Immunabläufe.
Aber die große Frage ist, wieso das Immunsystem in einer immer hygienischeren Welt verrücktspielt. Um das zu verstehen, ist es wichtig, sich daran zu erinnern, dass unser Immunsystem noch auf dem Stand unserer prähistorischen Verwandten aus der Steinzeit ist – etwa so wie ein altes Handy, das man schon seit Ewigkeiten nicht mehr geupdatet hat. Die Evolution, die für solche Updates zuständig ist, ist im Vergleich zur rasanten Entwicklung der Menschheit die langsamste unter den Schnecken. So hinkt das Immunsystem evolutionär hinterher und ist noch immer darauf programmiert, mit den Widrigkeiten des Lebens in einer Höhle fernab von Hygienemaßnahmen zurechtzukommen. Ehrlich gesagt, man braucht auch gar nicht bis zu den Höhlenmenschen zurückzudenken. Noch vor wenigen hundert Jahren war Hygiene irrelevant und fast niemandem zugänglich. Trifft dieses Oldschool-Immunsystem auf unsere modernen Gesellschaften mit bestimmten hygienischen Lebensgewohnheiten, scheint es verwirrt zu sein und kommt aus dem Tritt. Das regulatorische Entwicklungsprogramm kann nicht fehlerfrei ablaufen, sodass die Inzidenz der hier thematisierten Krankheiten weltweit ansteigt.
Welche Schlüsse können Sie nun daraus für Ihre eigenen Kinder ziehen? Zunächst wollen wir der Hygiene natürlich nicht die Lorbeeren absprechen, die sie sich mehr als verdient hat! Aber es ist aus unserer Sicht sehr wichtig, die hier besprochenen Risiken einer übermäßigen Hygiene zu kennen und ihnen, wo es möglich ist, entgegenzuwirken.
Zunächst ist es zwar nicht ratsam, mehr Kinder zu bekommen, als man vorhatte, nur um Allergien zu vermeiden, oder sein junges Kind absichtlich irgendwelchen Infektionskrankheiten auszusetzen. Sie müssen jetzt auch nicht auf einen Bauernhof ziehen, nur um das Risiko für Allergien zu verringern. Doch Sie können auf Basis dieser Kenntnisse vernünftige protektive Entscheidungen für ihr Kind treffen. Hier ein paar Beispiele, die sich problemlos im Alltag anwenden lassen:
- Sie haben bisher versucht, Geschwisterkinder voneinander zu trennen, wenn eines krank ist? Lassen Sie sie ruhig weiter miteinander spielen.
- Sie hatten Angst, Ihren einjährigen Sohn zur Tagesmutter zu geben, weil dort die Rotznase herumgereicht wird? Sehen Sie es als die erste immunologische Fortbildung, die ihr Kind besucht.
- Ihre Tochter gräbt mal wieder den Sandkasten auf dem Spielplatz mit den bloßen Händen um? Sparen Sie sich das Reinigen der Händchen alle zehn Minuten, einmal beim Nachhausekommen reicht völlig aus.
- Ihr Kind möchte gerne den Nachbarshund streicheln? Nur zu, auch ein positiver Effekt einer Nähe zu Tieren konnte in Studien gezeigt werden.
- Im Kindergarten geht wieder mal die Bindehautentzündung oder eine andere ansteckende, aber harmlose Erkrankung um? Behalten Sie ihr Kind nicht deswegen zu Hause, sondern lassen Sie es ruhig hingehen.
- Sie planen den nächsten Familienurlaub, wissen aber noch nicht, wohin? Wie wäre es mit einem Bauernhofbesuch?
Manchmal, wenn wir Kinder beschützen wollen, tun wir bezogen auf das Immunsystem das Gegenteil. Wir hoffen, dass dieser Abschnitt des Buches Ihnen künftig im Umgang mit Hygiene weiterhilft.
Allergene frühzeitig einführen
Wir haben nun gesehen, dass das Immunsystem und seine Regulation in den ersten Lebensjahren eine zentrale Schlüsselrolle bei der Vermeidung oder auch Begünstigung von Erkrankungen und Allergien einnimmt. Insbesondere mit den Allergien sind wir aber inhaltlich noch nicht fertig! Hier gibt es, neben der Exposition gegenüber Alltagsschmutz und Infektionen, einen weiteren besonderen Hebel, den Sie als Eltern betätigen können, damit Ihr Kind gesund groß wird: Das Einführen von neuen Nahrungsmitteln mit Beginn der Beikostzeit kann erwiesenermaßen Einfluss auf die Entstehung von Allergien haben.
Zunächst müssen wir aber noch einen Mythos aus dem Weg räumen:
Mythos: »Die Nahrungsmittel, gegen die besonders viele Menschen allergisch sind, vor allem Erdnüsse, Gluten oder Fisch, sollten erst spät in die Beikost eingeführt werden. Am besten erst nach dem 1. Geburtstag!«
In unseren ernährungsmedizinischen Fortbildungen, die wir regelmäßig für Eltern veranstalten, gehört die Frage nach dem geeigneten Zeitpunkt für die Einführung von Allergenen zu den allerhäufigsten. Bis dahin sind viele Eltern nicht auf dem aktuellen Stand und stützen sich auf veraltete Informationen, die leider besonders online noch weit verbreitet sind. Oft werden diese Nahrungsmittel strikt aus der Beikost gestrichen, vor allem wenn die Eltern selbst darauf reagieren. Grundsätzlich muss erst einmal klargestellt werden, dass es für die allermeisten dieser Nahrungsmittel (bis auf wenige Ausnahmen) genau andersherum sein sollte.
DIE GEFÜRCHTETE ERDNUSS
In den USA, Großbritannien und Australien wurden in den 1990er-Jahren offizielle Guidelines eingeführt, nach denen Eltern Erdnüsse nicht zu früh in die Beikost integrieren sollten. Außerdem wurde empfohlen, dass auch die Mütter bereits während Schwangerschaft und Stillzeit auf Erdnüsse verzichten. Man erhoffte sich einen Rückgang der Inzidenzen von Erdnussallergien, der allerdings ausblieb. Die Zahlen stiegen stattdessen sogar weiter an! In Israel hingegen, wo Erdnüsse in viel größeren Mengen konsumiert werden und bei Säuglingen traditionell bereits früh (natürlich nicht am Stück) in die Beikost kommen, war das Risiko einer Erdnussallergie bei Kindern 90 Prozent niedriger als in Großbritannien. Daraus ergab sich schnell die Einsicht, dass der frühzeitige Kontakt doch zu bevorzugen ist. Mittlerweile wurden die meisten Guidelines erneuert. Diese Empfehlungen gelten im Übrigen auch für Kinder, deren Eltern bereits hochallergisch gegen Erdnüsse sind. Besonders bei diesen Hochrisikokindern konnte gezeigt werden, dass das Risiko, selbst eine Allergie auszubilden, von 13,7 Prozent auf beeindruckende 1,9 Prozent gesenkt werden konnte.
Um Missverständnisse zu vermeiden: Geben Sie Säuglingen und Kleinkindern bis zum Kindergartenalter bitte keine ganzen Nüsse. Erdnüsse lassen sich aber wunderbar fein gemahlen oder als Erdnussmus bzw. -butter in die Beikost integrieren. Fangen Sie stets mit kleinen Mengen an und steigern Sie langsam, aber regelmäßig. Haben Sie selbst eine schwere Erdnussallergie, sprechen Sie das Thema vor der ersten Gabe in der Kinderarztpraxis an.
TO FISH OR NOT TO FISH?
Traditionell wird auch das frühzeitige Einführen von Fisch in die Beikost empfohlen. Neben der damit beabsichtigen Versorgung mit Omega-3-Fettsäuren (dazu später mehr) ist auch der anti-allergische Effekt gewünscht. Studien haben gezeigt, dass durch das Anbieten von Fisch vor dem 9. Lebensmonat das Risiko für allergische Ekzeme bis hin zur Neurodermitis gesenkt werden kann. Welche Bestandteile von Fisch sind es, die einen so positiven Effekt auf das Immunsystem haben? In weiteren Untersuchungen zeigte sich, dass es nicht die Proteine im Fischfleisch sind, sondern die im Fett enthaltenen Omega-3-Fettsäuren, die vor Allergien und sogar Asthma schützen können. Man kann diesen positiven Effekt auch schon vor der Beikost nutzen, indem die Mütter während Schwangerschaft und Stillzeit Omega-3-Fettsäuren substituieren. Diese Erkenntnis hilft, einen wichtigen Zwiespalt zu lösen: Viele Menschen würden gerne auf den Fischkonsum verzichten, da die gesundheitlichen Auswirkungen der zunehmenden Belastung von Fisch mit Schwermetallen und Mikroplastik noch nicht gut untersucht sind. Darüber hinaus steht der kommerzielle Fang von Seefischen als Mitverursacher vieler ökologischer Krisen in der Kritik. Aus Liebe zum Kind greifen viele zähneknirschend trotzdem zu Fisch. Die gute Nachricht: Sie brauchen ihn gar nicht, um Omega-3-Fettsäuren zu erhalten! Fische sind nämlich selbst nur Zwischenstation von Omega-3 in der Nahrungskette. Die eigentlichen Produzenten dieser wertvollen Fettsäuren sind Algen, die von den Fischen gefressen werden. Wir können also den Fisch überspringen und uns unmittelbar Omega-3-Fettsäuren aus Mikroalgenöl zunutze machen. Eine sehr elegante Lösung des Problems. Mehr dazu in unserer dritten Säule, in der wir eine gesunde Ernährung für Kinder behandeln werden.
GLUTEN – AUF DIE MENGE KOMMT ES AN
Okay – wir geben es zu! Die Idee, dass Allergene verspätet eingeführt werden sollten, war nicht gänzlich falsch. Bei Gluten, dem weitverbreiteten Klebereiweiß vieler Getreidesorten, ist das alles etwas komplizierter. Die genetische Grundlage für eine Glutenunverträglichkeit, medizinisch Zöliakie genannt, tragen zahlreiche Menschen in sich, auch viele, die niemals Probleme mit Gluten haben werden. Wie man Gluten in die Beikost einführt, spielt vermutlich eine Rolle dabei, ob das Immunsystem getriggert wird, eine Allergie auszubilden. Allerdings streiten sich Wissenschaftler*innen seit Jahren über das Wann, Wie und Wieviel – und sind darüber leider noch zu keiner klaren Empfehlung gekommen.
Entgegen den vorherigen Beispielen zeigen einige Studien, dass eine zu frühe Gabe von Gluten das Risiko für eine Zöliakie nicht senken kann. Konfrontiert man das Baby erst später mit Gluten, scheint das aber wiederum auch nicht schützend zu wirken. Aktuell geht man davon aus, das Gluten eine Ausnahme darstellt und das Timing für die Einführung nicht ausschlaggebend ist. Vielmehr spielt die Menge eine Rolle: Wird Kindern ohne schrittweise Dosissteigerung sofort eine große Menge Gluten gegeben, steigt das Risiko für die Zöliakie. Die Deutsche Gesellschaft für Kinder- und Jugendmedizin empfiehlt daher, mit kleinen Mengen Gluten zu beginnen und in Wochenschritten langsam zu steigern.
Damit das Ganze nicht zu kompliziert wird: Führen Sie glutenhaltige Lebensmittel entsprechend den aktuellen Beikostempfehlungen ab dem 6. Lebensmonat ein. Achten Sie dabei auf einen langsamen Einstieg mit schrittweiser Steigerung.
Ernährungsbooster für die Immunabwehr
»Ich mach dir eine heiße Zitrone! Für das Vitamin C!« Wer hat diesen Satz nicht schon von Mutter, Vater, Großeltern oder anderen fürsorglichen Verwandten gehört, wenn er oder sie mit einer Erkältung flachlag? Kann man wirklich durch bestimmte Nahrungsmittel das Immunsystem pushen, damit es einen Infekt besser abwehrt und man schneller gesund wird?
Die Antwort wird Sie vielleicht überraschen – es ist etwas dran an dieser Geschichte! In Studien ließ sich nachweisen, dass die Dauer einer Erkältung durch die Einnahme von Vitamin C verkürzt werden kann. Bevor Sie jetzt aber auf jemanden zeigen und rufen: »Hah! Siehst du, ich hatte recht!«: Um einen Vorteil statistisch messen zu können, waren Mengen von mindestens sechs Gramm am Tag notwendig. Wie viel das in Zitronen ist? Bei einem durchschnittlichen Gehalt von 25 Milligramm Vitamin C pro 50 Milliliter würde man den Saft von »lediglich« etwa 200 bis 240 Zitronen oder zehn bis zwölf Liter puren Zitronensaft zu sich nehmen müssen. Selbst hochdosierte Tabletten enthalten in der Regel nicht mehr als ein Gramm Vitamin C pro Stück. Wirklich realistisch ist das also nicht. Höchstwahrscheinlich ist der Placeboeffekt, der durch den Glauben an die heiße Zitrone entsteht und die Zuwendung, da sich jemand kümmert, wirksamer als das Vitamin C selbst.
Vielleicht rührt der gute Ruf von Vitamin C bei Infektionen aber einfach daher, dass jemand irgendwann einmal um einen Buchstaben im Alphabet verrutscht ist? Denn erstaunlicherweise wird in den letzten Jahren immer öfter die wichtige Rolle von Vitamin D für das Immunsystem diskutiert. Besonders bekannt wurde das Thema während der Coronavirus-Pandemie, als festgestellt wurde, dass Menschen mit schlechten Vitamin-D-Spiegeln einen schwereren Covid-19-Verlauf erlitten. Und bei Menschen mit Asthma scheint ein guter Vitamin-D-Spiegel die Lungenfunktion positiv zu beeinflussen. Auch hier sind sich Wissenschaftler*innen noch über die genauen Zusammenhänge uneinig und verweisen auf die Notwendigkeit weiterer Studien. Aus unserer Sicht reicht das aber schon aus, um noch mehr Wert auf ausreichende Vitamin-D-Spiegel bei Kindern zu legen. Auch zu Vitamin D erfahren Sie später mehr im Kapitel über Kinderernährung.
Über diese beiden Vitamine hinaus gibt es zahlreiche weitere Beispiele bestimmter Nährstoffe wie Selen und Zink oder ganzer Gruppen wie Antioxidantien, die Vorteile für das Immunsystem haben sollen.
Springen wir aber weiter von Nährstoff zu Nährstoff, könnten Sie bald meinen, Sie müssten Ihre Küche in ein Chemielabor umwandeln. In Sorge um die beste Mahlzeit für das Immunsystem sieht man schnell den Wald vor lauter Bäumen nicht mehr.
Wichtiger als der Fokus auf einzelne Nährstoffe ist aus unserer Sicht aber ohnehin der Blick auf das große Ganze. Eine einseitige und nährstoffarme Ernährung reich an gesättigten tierischen Fettsäuren ist mit einer schlechteren Funktion des Immunsystems assoziiert. Diese Beziehung ist aber nicht eindimensional. Die meisten Kinder, die sich gesund ernähren, haben auch auf anderen Ebenen ihres Lebens einen gesundheitszuträglicheren Lifestyle, von dem das Immunsystem profitiert. Eine dieser Ebenen ist zum Beispiel die Bewegung. Auch hier gibt es Studien, vor allem bei Kindern mit schweren Krankheiten wie Krebs, die Verbesserungen der Immunfunktion durch Bewegung beweisen. Die Untersuchung des Effekts bei gesunden Kindern ist noch ein sehr junges Forschungsgebiet und die Decke an tragfähigen Studien dünn. Wir gehen aber stark davon aus, dass bald große Studien die Vorteile von Sport und Bewegung für das Immunsystem eindeutig belegen werden.
So! Das große Immunsystem-Kapitel neigt sich dem Ende zu. Bei diesem wilden Ritt durch die kindliche Immunologie haben wir uns angeschaut, wie das Immunsystem aufgebaut ist, warum Impfungen auf das Siegertreppchen der tollsten medizinischen Errungenschaften gehören, wieso das Durchmachen von Infekten so wichtig für eine gesunde Kindheit ist und wie das Immunsystem durch andere äußere Faktoren beeinflusst werden kann. Wir hoffen, Ihre Wissensfestplatte ordentlich aufgefüllt zu haben, damit Sie in der nächsten Debatte zum Immunsystem als Expertin oder Experte glänzen können.