Kapitel 2
Epidemiologen sind Detektive
IN DIESEM KAPITEL
Wie Risiken in der Bevölkerung verteilt sind
Gesundheitsprobleme erkennen und berichten
Dr. John Snow und die Cholera in London
Epidemiologische Detektivarbeit: Wer? Wo? Wann?
Epidemiologen untersuchen Gesundheitsprobleme. Das tun Ärzte auch – beim einzelnen Patienten. Die Epidemiologen hingegen stellen ihre Diagnosen in der Bevölkerung. Dabei arbeiten sie wie Detektive. Indem sie Krankheitsursachen ermitteln, schaffen Epidemiologen die Grundlagen zur Lösung von Gesundheitsproblemen.
Die Epidemiologie ist noch keine sehr alte Wissenschaft. Zwar gab es in früheren Jahrhunderten Vorläufer von Epidemiologen, so richtig beginnt die Geschichte unserer Wissenschaft aber erst Mitte des 19. Jahrhunderts in London. Damals trugen die ersten Epidemiologen durch ihre Detektivarbeit dazu bei, die Gesundheit der Bevölkerung zu verbessern. Die herrschenden Gesundheitsprobleme waren akut und dramatisch.
Auf den Schultern von Giganten
Wenn Sie Gedichte schreiben, werden Sie öfter das Gefühl haben, dass Goethe eigentlich schon alles gesagt hat. Goethe allerdings dürfte ähnlich gedacht haben, wenn er die Sonette oder die Dramen von Shakespeare las. Ob Künstler oder Wissenschaftler, wir alle stehen heute auf den Schultern von Giganten: Andere vor uns haben die wichtigen Grundsteine unserer Fachgebiete gelegt.
In der Epidemiologie ist das nicht anders. Hinter wichtigen epidemiologischen Konzepten stecken zunächst ganz alltägliche Menschen. Erst durch ihre Beobachtungen und Entdeckungen wurden sie zu den Giganten, als die sie uns heute erscheinen.
Risiken sind nicht zufällig verteilt
Stellen Sie sich vor, alle Menschen hätten das gleiche Risiko zu erkranken oder zu versterben. Lungenkrebs beispielsweise würde völlig zufällig auftreten. Es würde keine Rolle spielen, ob Sie Raucher sind oder nicht. Wenn dem so wäre, würde es auch keine Epidemiologie geben.
Die Einsicht, dass Risiken nicht zufällig verteilt sind, mag banal klingen. Sie ist aber die Voraussetzung für jegliche epidemiologische Untersuchung. Einer der ersten, dem dies auffiel, war John Graunt (1620 bis 1674). Er lebte in London und war Kaufmann. Die Risiken des damaligen Stadtlebens erfuhr er hautnah: 1666 zerstörte ein Feuer große Teile von London. Dabei verlor Graunt auch sein Geschäft. Kurze Zeit später brach in der Stadt die Pest aus, der Tausende Menschen zum Opfer fielen.
Bereits seit 1532 wurden alle Todesfälle in London registriert und in den sogenannten »Bills of Mortality« aufgelistet. John Graunt arbeitete sich durch diese Datenmengen, ganz ohne Computer. Dabei stellte er Regelmäßigkeiten fest: Nicht alle Menschen haben das gleiche Risiko, vorzeitig zu versterben.
- Kinder haben ein höheres Sterberisiko als Erwachsene,
- Männer haben ein höheres Sterberisiko als Frauen,
- in London liegt die Sterblichkeit höher als auf dem Lande.
John Graunts Schlussfolgerung: Das Risiko von Krankheit und Tod ist innerhalb der Bevölkerung nicht zufällig verteilt. Graunt machte sich auch Gedanken über mögliche Ursachen für Unterschiede im Sterberisiko. Er vermutete, dass Überbevölkerung dazugehört. London war seinerzeit schon eine Großstadt, in der ein Teil der Bevölkerung in Armut, Enge und unter schlechten hygienischen Bedingungen lebte.
Graunt hatte keineswegs nur wirtschaftliche Motive. Zu seinen Lebzeiten kam es immer wieder zu Ausbrüchen der Beulenpest in London (Daniel Defoe, der Autor von »Robinson Crusoe«, hat darüber den beeindruckenden Roman »Tagebuch aus dem Pestjahr« geschrieben). Graunt hoffte, durch seine Analyse der Sterbedaten ein Frühwarnsystem für Ausbrüche der Pest schaffen zu können. Auch wenn ihm das nicht gelang, so ist er wegen seiner Überlegung zur ungleichen Verteilung von Risiken ein Pionier der Epidemiologie.
Verstädterung, Globalisierung, Seuchen
In den 150 Jahren nach John Graunt wuchs London zur größten Stadt der Welt heran. Die gesundheitlichen Risiken für die Bewohner blieben erheblich, ihre Lebensbedingungen waren oft katastrophal. Daher verwundert es nicht, dass die Stadt weiterhin im Mittelpunkt der Entwicklung der Epidemiologie stand.
Wiege der Epidemiologie: London im 19. Jahrhundert
Verstädterung und Globalisierung sind keine Erfindung des 21. Jahrhunderts. Fabrikstädte entstanden bereits im 19. Jahrhundert in England, die Produkte wurden in die ganze Welt verkauft. Um die Rohstoffe und die Absatzmärkte zu sichern, führte England Kriege und schaffte ein Kolonialreich. Während ein kleinerer Teil der Bevölkerung sehr reich wurde, lebten viele Arbeiter und ihre Familien in großer Armut. Die Lebensbedingungen in den großen Industriestädten waren denen der Slums in heutigen Entwicklungsländern nicht unähnlich:
- Die Menschen lebten dicht zusammengedrängt in großer Enge. Ganze Familien mussten sich ein Zimmer teilen.
- Die hygienischen Verhältnisse waren schlecht: Sauberes Wasser war knapp, Toiletten gab es meist nicht.
- Die medizinische Versorgung war weitgehend wirkungslos, viele Arme konnten sie sich gar nicht leisten.
Auf dem Land war die Lebenserwartung aus unserer Sicht erschreckend niedrig: In der ersten Hälfte des 19. Jahrhunderts lag sie bei etwa 41 Jahren. Das ist nur vergleichbar mit heutigen afrikanischen Bürgerkriegsländern oder Ländern, in denen Aids wütet. Noch dramatisch schlechter war die Situation in den englischen Großstädten. Um 1830 lag die Lebenserwartung dort bei lediglich 35 Jahren. In den folgenden Jahren brach sie noch einmal drastisch ein und sank bis auf 29 Jahre. Erst in der zweiten Hälfte des 19. Jahrhunderts stieg sie wieder etwas an. Der Grund, warum die Lebenserwartung so einbrach, war eine in Europa neue Seuche, die Angst und Entsetzen hervorrief: Cholera.
Cholera in London
Englische Schiffe brachten nicht nur Waren aus den fernen Ländern, englische Armeen nicht nur Kriegsbeute. Ungebeten und unerwartet kamen auch neue Krankheiten mit ins eigene Land. Besonders gefürchtet war die Cholera, bislang nur im Ganges-Delta (dem heutigen Bangladesch) bekannt. 1849 kamen bei einem großen Ausbruch in London 15.000 Menschen ums Leben. Die Symptome können dramatisch sein:
- bis zu 20 Liter wässriger Stuhlgang pro Tag,
- dadurch extremer Flüssigkeitsverlust (Dehydrierung),
- in der Folge Herzversagen,
- hohe Sterblichkeit (ein großer Anteil der Erkrankten verstarb).
Im 19. Jahrhundert starben so viele der an Cholera erkrankte Menschen, weil die Ärzte noch nicht verstanden, welche Mechanismen zum Tode führten. Auch waren die verfügbaren Therapiemethoden nicht wirksam. Sie beschränkten sich auf Aderlass (im Fall der Cholera mit Sicherheit schädlich) und Abführmittel (bei der Cholera nicht wirklich erforderlich).
Die Miasma-Theorie
Heute wissen wir, dass Cholera durch Bakterien mit dem Namen Vibrio cholerae ausgelöst wird. Mitte des 19. Jahrhunderts jedoch stritten Ärzte und Wissenschaftler noch heftig darüber, wie Cholera entsteht und übertragen wird. Besonders populär war die sogenannte Miasma-Theorie. Sie besagt, dass Krankheiten durch das Einatmen schädlicher Dämpfe (Miasmen) entstehen, die vermeintlich aus feuchtem Erdreich aufsteigen. Dementsprechend waren die Vorschläge zur Prävention:
- das Einatmen von Miasmen vermeiden (beispielsweise, indem sich die Menschen eine Riechflasche unter die Nase halten)
- den Boden in Wohnvierteln trockenlegen (indem die Städte Entwässerungssysteme bauen)
- Talismane tragen
Sie können sich vorstellen, dass solche Maßnahmen Ausbrüche der Cholera nicht verhinderten. Dennoch beharrten selbst ausgewiesene Wissenschaftler auf der Miasma-Theorie. »Gestank macht krank« klingt halt sehr einleuchtend.
Gesundheitsberichterstattung
Auch William Farr, der von 1807 bis 1883 in England lebte, hing zunächst der Miasma-Theorie an. Farr sammelte systematisch Daten zu den Choleratodesfällen und den Wohnorten der Verstorbenen. Er stellte fest, dass das Cholerarisiko in niedrig gelegenen Stadtteilen nahe der Themse größer war als in höher gelegenen Stadtteilen. Tatsächlich war das Themse-Wasser zu dieser Zeit eine stinkende Brühe (die Londoner sprachen vom »great stink«). Die Luft in den höher gelegenen Stadtvierteln, so nahm Farr an, sei einfach sauberer und würde daher nicht krank machen. Farr wertete seine Beobachtungen zunächst als klare Bestätigung der Miasma-Theorie.
Farr musste später erkennen, dass er falsch lag. Es gab eine andere Erklärung, die sich als die richtige entpuppte. Die Menschen in den tiefer gelegenen Stadtvierteln bezogen ihr Trinkwasser direkt aus der Themse. Es war, wie wir heute wissen, mit Cholera-Erregern aus den Abwässern verseucht. Menschen in höher gelegenen Stadtvierteln bezogen ihr Wasser aus anderen Quellen, die nicht verseucht waren. Farr hatte also eine andere Erklärung übersehen.
Farrs Zeitgenosse John Snow (der größte Held der Epidemiologen) klärte Farrs Irrtum auf. Übrigens auch dank der Hilfe von Farr, der ihm seine Daten zur Verfügung stellte. Mehr zu Snows wissenschaftlicher Detektivarbeit erfahren Sie im nächsten Abschnitt.
William Farr war gleichzeitig einer der ersten Epidemiologen, die soziale Ursachen für Krankheiten untersuchten. Er begnügte sich nicht damit, Zahlen zusammenzutragen. Vielmehr wurde er zu einem Vorkämpfer für eine bessere Gesundheitsversorgung, insbesondere für die ärmere Bevölkerung.
Als Farrs größte Errungenschaft gilt, dass er in England eine nationale Todesursachenstatistik eingeführt hat. Er erkannte früh, dass hierzu standardisierte Kategorien von Todesursachen erforderlich waren. Seine Arbeiten bildeten die Grundlage für die noch heute existierende International Classification of Diseases (ICD) (mehr darüber erfahren Sie in Kapitel 3). Nur mit standardisierten Diagnosen sind Vergleiche über die Zeit oder zwischen Regionen möglich – sie sind ein Kernstück der heutigen Gesundheitsberichterstattung.
Epidemiologischer Detektiv – Dr. John Snow
John Snow war ein Phänomen. Er arbeitete als Armenarzt in den südlichen Stadtteilen von London. Zugleich wurde er Leibarzt von Königin Victoria. Grund waren seine erfolgreichen Experimente mit Chloroform als Narkosemittel, die ihn bekannt und berühmt machten. Die Königin bat ihn 1853, ihr bei der Geburt ihres achten Kindes eine Narkose zu geben. Snow war damit erfolgreich und erhielt höchste Anerkennung. Er hat die Individualmedizin ohne Zweifel einen großen Schritt nach vorn gebracht.
Unter Epidemiologen ist John Snow aus anderen Gründen berühmt. Aufgrund seiner Tätigkeit als Armenarzt kannte er die von der Cholera besonders stark befallenen Stadtteile Londons sehr gut. Er untersuchte die Cholera-Ausbrüche Mitte des 19. Jahrhunderts und wendete dabei Methoden an, wie sie die Epidemiologen auch heute noch einsetzen. Dadurch konnte er – lange, bevor der Cholera-Erreger entdeckt wurde – die Übertragungswege nachvollziehen und erstmals wirksame Vorsorgemaßnahmen vorschlagen.
Bei seiner Arbeit ging Snow ähnlich wie ein Detektiv vor. Er folgte dabei den Schritten einer jeden epidemiologischen Untersuchung:
- Beobachten (im Lichte bestehender Theorien)
- Hypothesenbildung
- Datenerhebung: Wer? Wo? Wann?
- Datenanalyse und Präsentation
- Schlussfolgerungen
- Intervention zur Verbesserung der Gesundheit
Heutige Epidemiologen setzen immer noch ähnliche Methoden ein wie John Snow.
Beobachten im Lichte bestehender Theorien
Im September 1848 brach in London wieder einmal die Cholera aus. Der erste Fall war ein englischer Seemann namens John Harnold, der gerade aus Hamburg zurückgekehrt war. Er übernachtete in einer Seemannsherberge, erkrankte dort an Cholera und verstarb. John Harnold war der sogenannte Indexfall in diesem Ausbruch.
Ein Matrose, der kurz darauf im gleichen Zimmer übernachtete, erlitt das gleiche Schicksal. John Snow vermutete, dass die Cholera in diesem Fall durch verschmutzte Bettwäsche übertragen wurde. Miasmen schienen keine Rolle gespielt zu haben.
Durch seine Arbeit als Armenarzt beobachtete John Snow, dass Süd-London besonders schwer von der Cholera betroffen war. Die Haushalte im Süden von London bezogen ihr Trinkwasser direkt aus der Themse. Eigentlich war das ein großer Fortschritt: Im ersten Drittel des 19. Jahrhunderts verlegten private Wasserwerke Wasserrohre von der Themse in die Haushalte. Erstmals mussten die Menschen das Wasser nicht mehr mühsam mit den Eimern heranschleppen. Dadurch gab es auch genügend Wasser für Spültoiletten. So wurde ein zweites Rohrnetz angelegt, das die Fäkalien abtransportierte – direkt in die Themse. Was eigentlich ein großer hygienischer Fortschritt hätte werden können, endete in einem gesundheitlichen Debakel.
Hypothesenbildung
Basierend auf seinen Beobachtungen beim Cholera-Ausbruch 1848/49 bildete John Snow drei neue Hypothesen, die im Gegensatz zur Miasma-Theorie standen:
- Cholera wird von Kranken auf Gesunde übertragen.
- Überträger ist eine Substanz, die er »morbid matter« nannte. Sie muss sich im Körper der Erkrankten vermehren, sonst könnten nicht zunehmend mehr Menschen an Cholera erkranken.
- Auch Trinkwasser überträgt die »morbid matter« von Kranken auf Gesunde.
Wie konnte John Snow seine Hypothesen überprüfen? Er konnte ja nicht einfach gesunden Menschen verschmutztes Wasser zu trinken geben und beobachten, ob sie an Cholera erkrankten. Selbst nach den ethischen Standards des 19. Jahrhunderts war das nicht zulässig. Eher zufällig ergab sich eine Situation, die es ihm ermöglichte, seine Hypothesen auf elegante Weise zu überprüfen.
Den südlichen Teil von London, der von der Cholera besonders schwer betroffen war, versorgten zwei Wasserwerke: Southwark & Vauxhall und Lambeth. Sie konkurrierten direkt miteinander, in einigen Stadtvierteln versorgten die Unternehmen direkt benachbarte Häuser. 1852 verlegte Lambeth die Wasserentnahme flussaufwärts (oberhalb der Stadt). Die Gründe waren wirtschaftlicher Natur: Das Wasser roch besser und war klarer. Lambeth versprach sich davon einen wirtschaftlichen Vorteil gegenüber der Konkurrenz.
1853/54 brach erneut die Cholera aus. Im Süden Londons ergab sich dadurch ein »natürliches Experiment«: Benachbarte Häuser bezogen entweder sauberes Wasser, das Lambeth oberhalb der Stadt entnahm, oder verschmutztes Wasser, das Southwark & Vauxhall nahe der Stelle entnahm, wo Abwässer in die Themse strömten.
Datenerhebung
John Snow begann, Daten zu sammeln. Zunächst brachte er in Erfahrung, in welchen Häusern in den vergangenen Tagen Menschen verstorben waren. Die entsprechenden Informationen erhielt er vom »Registrar General«, der alle Todesfälle in London registrierte. John Snow besuchte alle diese Haushalte, um herauszufinden, wer an Cholera gestorben war (der ihn interessierende »Outcome«) und woher derjenige sein Trinkwasser bezogen hatte (Wasser von Southwark & Vauxhall war in seiner Untersuchung die »Exposition«). Sie sehen, epidemiologische Detektivarbeit kann eine Menge Herumlaufen und Fragen erfordern. Mithilfe seiner Daten beantwortete Snow die drei epidemiologischen Fragen.
Die drei epidemiologischen Fragen: Wer? Wann? Wo?
Bis heute untersuchen Epidemiologen ein Gesundheitsproblem in der Bevölkerung, indem sie die drei epidemiologischen Fragen beantworten: Wer? Wann? Wo?
- Wer erkrankt? Zunächst einmal bedeutet das: Wie viele Menschen erkranken? Und dann: Welche Personengruppen erkranken? Unterscheiden sie sich nach Geschlecht, Alter, Familienstand, Bildung oder Einkommen?
- Wo erkranken die Menschen? Mit anderen Worten: Wo tritt eine Krankheit häufig und wo tritt sie selten auf? Gibt es Häufungen in bestimmten Regionen eines Landes? Erkranken Menschen nur in bestimmten Stadtteilen oder in der ganzen Stadt? Tritt eine Erkrankung in bestimmten Ländern häufiger auf als in anderen?
- Wann tritt eine Erkrankung gehäuft auf? Zur Beantwortung dieser Frage vergleichen die Epidemiologen verschiedene Zeiträume. Bei einem akuten Krankheitsausbruch können das einzelne Tage sein. Bei saisonal auftretenden Krankheiten vergleichen sie die Häufigkeit in bestimmten Monaten über viele Jahre hinweg.
Wer verstarb an Cholera?
Bevor Snow von Tür zu Tür gehen konnte, um Cholerafälle aufzuspüren, benötigte er eine Falldefinition. Das ist eine standardisierte Liste von Fragen, mit deren Hilfe Epidemiologen herausfinden, ob eine Person eine bestimmte Krankheit hat (beziehungsweise hatte) oder nicht. Falls die betreffende Person verstorben ist, befragen die Epidemiologen die Angehörigen.
Da im 19. Jahrhundert der größte Teil der Cholerapatienten verstarb, setzte Snow folgende einfache Falldefinition ein:
- plötzlicher Todesfall
- vorangehende, heftige Durchfälle
Trafen beide Kriterien zu, so verbuchte Snow den Todesfall als Cholerafall. Schon mit dieser einfachen Definition konnte Snow recht sicher die Cholerafälle von Todesfällen aus anderen Ursachen unterscheiden.
Snow identifizierte 334 Todesfälle durch Cholera. Tabelle 2.1 zeigt Ihnen im Überblick, woher jeder der Choleratoten sein Trinkwasser bezogen hatte.
Tabelle 2.1: Todesfälle an Cholera nach Art der Wasserversorgung 1853/54 in London
Wasserversorgung |
Zahl der Todesfälle |
Southwark & Vauxhall Water Company |
286 |
Lambeth Water Company |
14 |
Direkt aus dem Fluss |
22 |
Brunnen oder Graben |
8 |
Unbekannt |
4 |
Gesamt |
334 |
Bevor Sie weiterlesen, werfen Sie einen Blick auf die Tabelle: Welche Art der Wasserversorgung, glauben Sie, birgt ein besonders hohes Risiko für Cholera? Da Sie ja die Hypothese untersuchen, dass Lambeth sauberes Wasser und Southwark & Vauxhall verschmutztes Wasser liefern, können Sie die anderen Versorgungswege außer Acht lassen.
Ihnen ist sofort aufgefallen, dass viel mehr Kunden von Southwark & Vauxhall verstorben sind als von Lambeth. Rein theoretisch könnte das daran liegen, dass Lambeth viel weniger Kunden hatte als Southwark & Vauxhall. Nehmen Sie folgendes hypothetisches Extrembeispiel: Southwark & Vauxhall versorgt 286.000 Menschen (von denen nur 286 an Cholera verstarben), Lambeth lediglich 14 (die alle verstarben). Nun würden Sie – alles nur hypothetisch! – zu einem ganz anderen Schluss gelangen!
Snow hatte es versäumt, die Größe der Bezugsbevölkerung (also die Zahl der Menschen, die von den jeweiligen Wasserwerken versorgt wurden) zu erheben. Daher konnte er aus seinen Daten keine sicheren Schlüsse ziehen.
Snow lernte daraus. Beim nächsten Cholera-Ausbruch im Sommer 1854 beschaffte er sich Daten zur Anzahl der von beiden Wasserwerken versorgten Häuser und zu den Todesfällen in den beiden Versorgungsgebieten. In Tabelle 2.2 sehen Sie seine Daten.
Tabelle 2.2: Todesfälle an Cholera und Zahl der Häuser, nach Wasserversorgung. London, Sommer 1854
Wasserversorgung |
Zahl der Häuser |
Todesfälle |
Risiko pro 1.000 |
Southwark & Vauxhall Company |
40.046 |
1.263 |
31,5 |
Lambeth Company |
26.107 |
98 |
3,8 |
John Snow berechnete das Risiko der Southwark & Vauxhall-Kunden, an Cholera zu versterben, wie folgt:
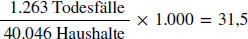
Durch die Multiplikation mit 1.000 erhielt Snow das Risiko pro 1.000 Haushalte, an Cholera zu versterben. Pro 1.000 Haushalte, die ihr Trinkwasser von Southwark & Vauxhall bezogen, starben 31,5 Personen an Cholera.
Als Nächstes berechnete Snow das Risiko für Lambeth-Kunden:
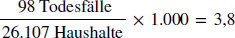
Pro 1.000 Haushalte, die ihr Trinkwasser von Lambeth bezogen, starben 3,8 Personen an Cholera.
Nun hatte Snow solide Daten, die eine Bezugsbevölkerung enthalten. Der Tatsache, dass die beiden Bezugsbevölkerungen unterschiedlich groß sind, hat er Rechnung getragen, indem er das Risiko pro 1.000 Haushalte ausdrückte. So werden die Risiken unmittelbar miteinander vergleichbar. Er konnte nun schließen, dass das Risiko eines Choleratodesfalls für Southwark & Vauxhall-Kunden erheblich höher ist als für Lambeth-Kunden.
Aber wievielmal höher ist es? Um das herauszufinden, dividieren Sie 31,5 durch 3,8 und erhalten 8,3. Das bedeutet: Southwark & Vauxhall-Kunden haben ein 8,3-mal so hohes Risiko, an Cholera zu versterben, wie Lambeth-Kunden. Epidemiologen nennen das ein »Relatives Risiko«, denn es gibt ja das Risiko der Southwark & Vauxhall-Kunden relativ zu dem der Lambeth-Kunden an. In Kapitel 6 erfahren Sie mehr über das Relative Risiko.
Wo traten die Choleratodesfälle auf?
Im Sommer 1854 ereignete sich ein Cholera-Ausbruch im Stadtteil Soho (zwischen Piccadilly Circus und Oxford Street). Die Menschen dort bezogen ihr Trinkwasser nicht aus der Themse, sondern aus Wasserpumpen mit einem Pumpschwengel.
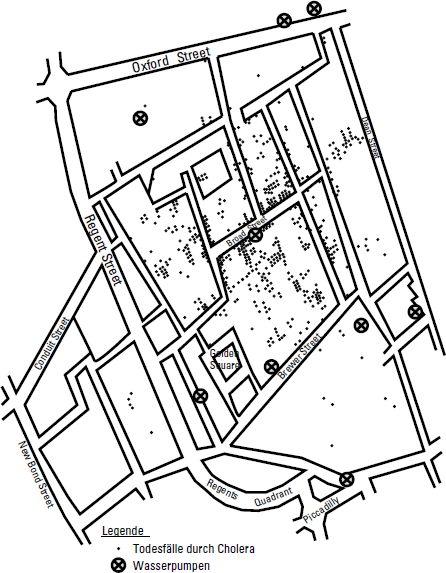
Abbildung 2.1: Punktkarte des Cholera-Ausbruchs in Soho, 1854
Snow erfragte die Adressen aller Menschen, die in Soho an Cholera verstorben waren. Er stellte fest, dass sich die meisten Todesfälle in der Broad Street ereignet hatten. Einer seiner Kollegen zeichnete später eine Karte, die Sie in Abbildung 2.1 sehen können. Auch heute noch zeichnen Epidemiologen ähnliche Karten, wenn sie einen Ausbruch untersuchen. Sie heißen »Punktkarten«, da jeder Fall als Punkt eingetragen wird.
Auf der Karte sehen Sie nicht nur die Todesfälle, sondern auch die Standorte der Wasserpumpen (mit Kreuzen markiert). Snow fiel auf, dass sich die meisten Todesfälle um die Pumpe in der Broad Street konzentrieren. Er vermutete daher, dass diese Pumpe der Ausgangspunkt des Ausbruchs gewesen sei. Auch weitere Indizien sprachen dafür:
- Eine Frau im weit entfernten West Hampstead bezog ihr Trinkwasser regelmäßig von der Pumpe in der Broad Street, da sie es für besonders schmackhaft hielt. Sie und ihre zu Besuch weilende Nichte waren die einzigen beiden Choleratodesfälle in West Hampstead.
- In einer Brauerei in der Broad Street gab es keine Todesfälle durch Cholera. (Wir sind fest davon überzeugt, dass das an der gesundheitsförderlichen Wirkung des Biers lag. Andere Autoren behaupten, dass die Brauerei ihre eigene Wasserversorgung hatte.)
Snow war nun überzeugt, dass die Pumpe für den Ausbruch verantwortlich war. Er veranlasste die lokale Verwaltung, den Pumpenschwengel zu entfernen. So konnte niemand mehr Wasser an dieser Pumpe holen und sich mit Cholera infizieren.
Wann traten die Choleratodesfälle auf?
Beim Cholera-Ausbruch in Soho erhob Snow auch Daten zum jeweiligen Tag des Krankheitsbeginns aller Verstorbenen und trug sie in einer sogenannten epidemischen Kurve auf. Auf der (waagerechten) x-Achse stehen die einzelnen Tage des Krankheitsausbruchs, auf der (senkrechten) y-Achse die Anzahl der Verstorbenen, die am jeweiligen Tag erkrankten. Das Ergebnis zeigt Ihnen Abbildung 2.2.
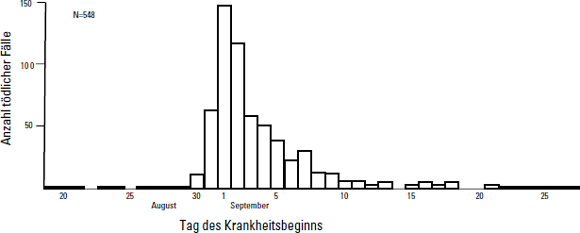
Abbildung 2.2: Epidemische Kurve des Cholera-Ausbruchs 1854
Die epidemische Kurve gibt Ihnen Informationen über die Dynamik eines Krankheitsausbruchs. An der Kurve können Sie erkennen, dass der Ausbruch sehr plötzlich begann und binnen kurzer Zeit sehr viele Menschen betraf. Allein am 1. September erkrankten rund 140 Menschen. Epidemiologen deuten das als Zeichen, dass sich die meisten Betroffenen an der gleichen Infektionsquelle ansteckten. Sie sprechen daher von einer »common source epidemic«.
Gut zu erkennen ist auch, dass der Ausbruch relativ schnell zurückging. Das kann mehrere Gründe haben:
- Alle Nutzer der Pumpe sind erkrankt oder verstorben.
- Alle verbliebenen Gesunden haben den Stadtteil verlassen.
- Das Wasser der Pumpe ist nicht mehr mit Cholera-Erregern verseucht.
- Der Pumpenschwengel wurde entfernt, sodass niemand mehr die Pumpe benutzt.
Tatsächlich entfernte die lokale Verwaltung den Pumpenschwengel erst am 8. September, als der Ausbruch bereits am Abklingen war. Snow hatte zwar die richtige Idee. Es dauerte aber zu lange, bis er die lokale Verwaltung von seiner Sicht der Dinge überzeugen konnte.
Der wirkliche Grund für den schnellen Rückgang war wohl, dass die Pumpe nur für kurze Zeit mit Cholera-Erregern verseucht war. Nur einen knappen Meter neben der Pumpe befand sich eine Senkgrube. Sie war undicht, sodass mit den eingeleiteten Fäkalien Cholera-Erreger ins Grundwasser gelangten – ein Kollege Snows fand das mithilfe einer Grabung heraus. Schon kurze Zeit nach der Verseuchung hatte das Grundwasser die Cholera-Erreger verdünnt oder davongeschwemmt.
Schlussfolgerung und Interventionen
Durch die Ergebnisse seiner epidemiologischen Detektivarbeit fand Snow seine Hypothesen zur Übertragung der Cholera bestätigt. Snow konnte dadurch erstmals wirksame Vorsorgemaßnahmen gegen die Cholera vorschlagen. Und das 30 Jahre bevor Robert Koch die genaue Natur der »morbid matter« ermittelte und als Bakterium namens Vibrio cholerae identifizierte! Snow forderte unter anderem:
- Sauberes Trinkwasser bereitstellen
- Abwässer korrekt entsorgen
- Bettwäsche von Cholerakranken auskochen
- Quarantäne für Schiffe aus Choleragebieten
In England entwickelte sich in den folgenden Jahrzehnten eine regelrechte Hygiene- und Sanitationsbewegung: Die Wasserversorgung wurde neu organisiert, die Lebenssituation der ärmeren Bevölkerung verbesserte sich langsam. Im letzten Drittel des 19. Jahrhunderts begann die Lebenserwartung der Menschen deutlich und nachhaltig zu steigen.
Alles olle Kamellen?
Nun haben wir Sie fast ein ganzes Kapitel lang mit alten Geschichten und toten Epidemiologen gequält. Wir heutigen Epidemiologen benutzen aber viele Begriffe, Instrumente und Herangehensweisen ganz ähnlich wie Graunt, Farr und Snow. Vieles finden Sie direkt und indirekt in den folgenden Kapiteln wieder:
- Ungleiche Verteilung von Risiken in der Bevölkerung
- »Confounding« durch verschleiernden Faktor
- Gesundheitsberichterstattung
- Die drei epidemiologischen Fragen (Wer? Wann? Wo?)
- Exposition
- Falldefinition
- Bezugsbevölkerung
- Vergleiche zwischen exponierten und nicht exponierten Gruppen
- Relatives Risiko
- Punktkarte
- Epidemische Kurve
- »common source epidemic«
 Sie gehen gerne auf Partys? Viele Epidemiologen tun das auch. Daher sollten Sie die hohe Kunst des »Namedropping« beherrschen. Das bedeutet, dass Sie in jeder passenden und unpassenden Situation den Namen eines berühmten Epidemiologen unauffällig ins Gespräch einfließen lassen können. Dann müssen Sie nicht immer nur über Fußball reden. In diesem Kapitel stellen wir Ihnen drei Epidemiologen vor, die unser Fachgebiet besonders stark beeinflusst haben – drei unserer Helden.
Sie gehen gerne auf Partys? Viele Epidemiologen tun das auch. Daher sollten Sie die hohe Kunst des »Namedropping« beherrschen. Das bedeutet, dass Sie in jeder passenden und unpassenden Situation den Namen eines berühmten Epidemiologen unauffällig ins Gespräch einfließen lassen können. Dann müssen Sie nicht immer nur über Fußball reden. In diesem Kapitel stellen wir Ihnen drei Epidemiologen vor, die unser Fachgebiet besonders stark beeinflusst haben – drei unserer Helden. Auch die Bevölkerungsstatistiker (Demografen) zählen Graunt zu ihren Helden. Er entwickelte Verfahren, um die Lebenserwartung zu berechnen. Als Kaufmann versuchte er zudem, die wirtschaftlichen Verluste durch frühzeitige Todesfälle abzuschätzen. Ein zukunftsweisender Ansatz, den Ökonomen und Epidemiologen im 20. Jahrhundert wieder aufgriffen.
Auch die Bevölkerungsstatistiker (Demografen) zählen Graunt zu ihren Helden. Er entwickelte Verfahren, um die Lebenserwartung zu berechnen. Als Kaufmann versuchte er zudem, die wirtschaftlichen Verluste durch frühzeitige Todesfälle abzuschätzen. Ein zukunftsweisender Ansatz, den Ökonomen und Epidemiologen im 20. Jahrhundert wieder aufgriffen. Der Indexfall ist der erste bekannte Fall in einem Krankheitsausbruch.
Der Indexfall ist der erste bekannte Fall in einem Krankheitsausbruch. Bedenken gesundheitlicher Art gab es damals nur wenige – es herrschte ja die Miasma-Theorie vor. Die Menschen beklagten sich allenfalls über trübes, schlecht riechendes Trinkwasser aus der Leitung.
Bedenken gesundheitlicher Art gab es damals nur wenige – es herrschte ja die Miasma-Theorie vor. Die Menschen beklagten sich allenfalls über trübes, schlecht riechendes Trinkwasser aus der Leitung.