

Der schlanke, grauhaarige Mann kam quasi aus der Nachbarschaft in meine Sprechstunde. Als ich die Daten des Neupatienten aus Königswinter überflog, dachte ich erst an ein Versehen.
„Hier steht Jahrgang 1944 – da ist meiner Assistentin vermutlich ein Fehler beim Geburtsdatum unterlaufen“, eröffnete ich das Gespräch.
Das leicht angespannte Gesicht des Pensionärs hellte sich auf. „Nein, aber vielen Dank für das Kompliment“, lächelte mein Gegenüber. „Ich bin wirklich 78 Jahre alt – auch wenn ich mich anders fühle; regelmäßig Volley- und Basketball spiele; und jeden Morgen meine Gymnastik mache. Bewegung hat mich mein Leben lang begleitet. Das hat mich vermutlich jung gehalten.“
Jetzt allerdings – nach über 60 Jahren Sport – spüre er eine gewisse Einschränkung. Keine Schmerzen, aber irgendetwas in der Beweglichkeit sei anders. Deshalb sei er auf Empfehlung eines guten Freundes zu mir gekommen.
Ganz erzählt war seine Geschichte damit noch nicht: Vor unserem Termin war der ältere Herr bereits bei einem anderen Orthopäden gewesen. Und der hatte per Röntgenbild einen Knorpelschaden vierten Grades jeweils in einem Hüft- und in einem Kniegelenk diagnostiziert.
Ärzte nennen das eine Knorpelglatze mit vollständig freiliegendem Knochen.
„Ein Kollege von Ihnen meint, ich bräuchte eigentlich zwei neue Gelenke. Aber ich kann mich doch gut bewegen. Insbesondere, wenn ich mich mit den anderen Menschen in meinem Alter vergleiche. Vielleicht können Sie mir mit Hyaluronsäure oder der Stammzelltherapie helfen?“, bat er mich.
Nun, wie berate ich als Orthopäden jemanden, der keinen richtigen Leidensdruck hat? Welche Therapien habe ich im Köcher, um diesen Zustand wirklich sicher und effektiv zu verbessern? Geht es besser als schmerzfrei?
Natürlich ist das Infektionsrisiko bei einer Gelenkinjektion extrem gering. In meiner gesamten Tätigkeit erinnere ich mich an zwei solche bedauernswerten Ereignisse. Zwar wurden beide Patienten zeitgleich von einem anderer Arzt mitgespritzt, aber Infekt bleibt Infekt.
Zwei auf über 10.000 Behandlungen heißt 99,98 prozentige Sicherheit. Dennoch: Es bleibt immer ein minimales Restrisiko. Ohne Grund sah ich deshalb keine Indikation für eine pro phylaktische Injektion jedweden Medikaments.
Stattdessen habe ich ihn zu unseren beiden Sportwissenschaftlern in der Bewegungsanalyse der Praxis geschickt – ein Lebensthema von mir. Dazu haben ich „Return to Sports“ geschrieben, das inzwischen in dritter, überarbeiteter Auflage erschienen ist 92 . Und ich veröffentliche regelmäßig entsprechend Anleitungen auf meinem YouTube-Kanal 93 .
In unserer Praxis setzen wir den US-amerikanischen Functional Movement Screen (FMS) 94
ein. Bei dieser standardisierten Untersuchung des Bewegungsapparates können maximal 21 Punkte erreicht werden. Unser Pensionär, der sich gerne bewegt, erzielte acht.
Das bedeutet: Es liegen erhebliche, muskuläre Dysbalancen vor – trotz oder vielleicht wegen der über 60 Jahre Sport. Damit die funktionellen Defizite nicht zu weiteren Gelenkproblemen führen, gab ich ihm – statt Hyaluronsäure – gezielte Übungen für Knie, Hüfte und Sprunggelenk, die er in seine tägliche Gymnastik problemlos einbauen konnte.
Sicher, preiswert, effektiv: Individuell angepasste Bewegungen haben bei Arthrose den Stellenwert eines hochpotenten Medikaments – vorzugsweise wenn der Patient meinem Rat folgt und fortan einmal jährlich zu uns zur Bewegungsanalyse kommt. Wir nennen es den Knorpel-TÜV.
Denn egal ob in der Zahnmedizin, Gynäkologie, Dermatologie oder Orthopädie – wie bei jeder Prophylaxe ist auch bei den Gelenken ein Kontinuum sinnvoll.
2020 haben US-Forscher aus Chicago eine Studie veröffentlicht, welchen Einfluss Sport auf das Arthroserisiko hat 95 . Dazu haben sie über zehn Jahre fast 1.200 Personen in vier Gruppen eingeteilt: Nicht-, Gelegenheits-, Vereins- und Leistungssportler.
Das klare Ergebnis: Die beiden mittleren Gruppen (Gelegenheits- und Vereinssportler) hatten ein signifikant niedrigeres Risiko, einen Gelenkverschleiß zu entwickeln. Leistungssportler lagen im Durchschnitt. Und nur bei Nichtsportler war das Arthroserisiko um 15 Prozent erhöht.
Für mich und viele andere Ärzte, Therapeuten und Trainer ist die logische Konsequenz: Damit Patienten Bewegung wie ein Medikament einsetzen können, müssen sie es auch dosieren können. Treten Schmerzen oder andere Beschwerden auf, habe ich wichtige Parameter außer Acht gelassen.
Mein persönliches Schlüsselerlebnis dazu hatte ich während meiner Facharztausbildung in der hochfrequenten, bayrischen Praxis-Klinik. Donnerstags war da häufig der Nachsorgetag der Kreuzbandpatienten.
Damals habe ich innerhalb weniger Stunden manchmal 40, oft 50 Menschen gesehen, die jeweils sechs Wochen, drei Monate, sechs Monate, ein und zwei Jahre nach ihrer Operation zur Verlaufskontrolle kamen. Und die häufigste Frage, die sie mir stellten, lautete: „Herr Doktor, wann darf ich wieder…?“
Ich habe immer noch diesen einen Fußballspieler im Kopf. Bayrische Kreisliga. Er lag mit dem Rücken auf der Liege. Mit einem Spezialgerät, dem Arthrometer KT-1000, testete ich die Elastizität der Bänder und da kam sie, die Frage: „Mein Team braucht mich, Herr Doktor.
Wann darf ich wieder Fußball spielen?“
Im Liegen sah bei dem Mann alles super aus. Jedoch wusste ich aus meiner Zeit in der Orthopädie in Köln: Auf der Liege kannst Du den ,Bewegungsapparat nur bedingt beurteilen. Also bat ich ihn, aufzustehen und eine Kniebeuge zu machen.
Da passierte es: Während er in die Knie ging, fielen seine Beine zu einem X zusammen. Funktionell fehlte dem Mann quasi alles. Wenn er in diesem Zustand auf den Platz gegangen wäre, wäre der nächste Knieschaden vorprogrammiert gewesen. Stattdessen schickte ich ihn zum funktionellen Training.
Dieser Moment war vermutlich die Initialzündung für mein späteres Buch Return-to-sport.
Damals begriff ich, wie wichtig es ist, funktionell mitzudenken. Kurz nach der Sprechstunde meldete ich mich für den ersten Kurs von Functional Moving System an, der damals noch in den Niederlanden stattfand.
Anschließend setzte ich das FMS-Bewertungssystem konsequent bei möglichst vielen Patienten bei der Beurteilung ihrer orthopädischen Beschwerden ein. Dabei immer an das Konzept der interregionalen Abhängigkeiten denkend, das mir der charismatische Gründer des Sporthopaedicums in den Kopf gesetzt hatte.
Du erinnerst Dich an das Bild vom Förderband, das vom Kiefer bis zu großen Zeh verläuft, weil alle Gelenke paarig angelegt sind? Und an die Regel, dass wenn es an einer Stelle hakt, sich das Problem weiter fortsetzen kann?
Mit FMS hatte ich endlich ein Diagnosetool an der Hand, mit dem ich mir zusätzlich zum strukturellen Röntgenbild innerhalb von wenigen Minuten ein funktionelles Bild machen konnte. Bewegung als diagnostisches Werkzeug und Bewegung als Therapie. Wenn Bewegung eines der effektivsten Medikamente ist, sollten wir es auch genauso sorgfältig verordnen wie ein Medikament.
Von 2016 bis 2919 war ich offizieller Ausbilder für den therapeutischen Teil des Functional Movement System in Deutschland – das Selective Functional Movement Assessment (SFMA).
Sicherlich war es ein Zusammenspiel mehrer Faktoren meiner Expertise, dass immer mal wieder Gesundheits-, Frauen- und Fitness-Illustrierte an mich herangetreten mit der Frage nach der perfekten Übung für die Gelenke.
Die eine Übung gibt es natürlich nicht. Aufgrund meiner Erfahrung kann ich inzwischen aber sagen, dass es drei Hauptproblemregionen des Körpers gibt – gerade bei Menschen, die ihre Beschwerden noch einigermaßen im Griff haben.
In Zusammenhang mit dem mitteleuropäischen Lebensstil heißen die drei Bermudadreiecke des Körpers: Brustwirbelsäul, Hüfte und oberes Sprunggelenk.
Wenn Du willst, kannst Du das gleich überprüfen.

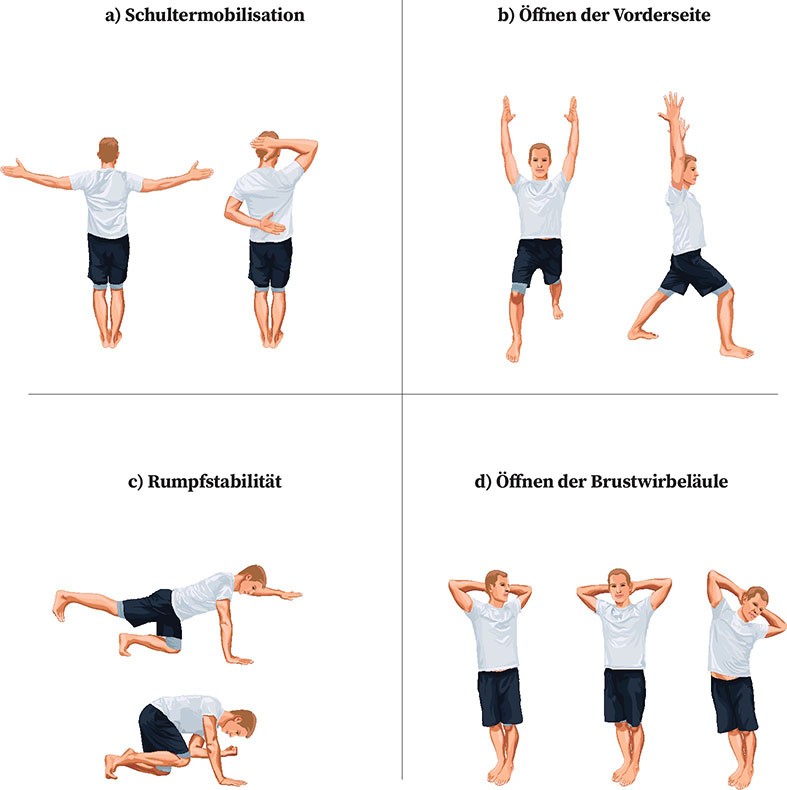
1. Schulter-Brustwirbelsäule-Check: Stelle Dich dazu mit dem Rücken an eine geschlossene Tür. Fersen, Gesäß, Schultern und Hinterkopf berühren die Tür. Die Arme sind nach unten ausgebreitet und die Handrücken berühren die Wand beziehungsweise den Türrahmen. Nun führst Du die ausgestreckten Arme kreisförmig über den Kopf, ohne dabei den Kontakt zur Wand zu verlieren – wie früher beim Schneeengel.
Bekommst Du das hin? Super, gratuliere! Geht das nicht, weist das ganz grob auf eine Bewegungseinschränkung der Schultern und/oder der Brustwirbelsäule hin. Das Geniale: Die beschriebene Ausführung dient uns nicht nur zur Diagnostik, sondern auch zur Therapie.
Absolviere diese Übung einfach ab morgen früh so gut Du kannst, während Du beim Heben der Arme langsam einatmest, beim Senken der Arme langsam ausatmest. Jeweils mit zwei Wiederholungen.
Achte darauf, bei den Bewegungen im Rahmen des Wohlfühlschmerzes zu bleiben.
Wichtig: Werden die Beschwerden zu stark, brich das Training ab und suche einen Arzt auf.
Eine weitere, gute Übung zur Schultermobilisation (S. → ): Stelle Dich im Schrittabstand mit dem Rücken zur Wand oder Tür und strecke die Arme und Hände wieder nach unten mit gespreizten Fingern.
Diesmal mit den Daumen nach vorn. Dann winkelst Du den rechten Arm so an, dass die rechte Handfläche zum Hinterkopf zeigt, diesen jedoch nicht berührt. Und den linken Arm dergestalt, dass der Hand rücken oberhalb des Pos zum Körper zeigt, ebenfalls ohne diesen zu berühren. Atme fünfmal ruhig ein und aus. Danach wechselst Du die Hände: linke Hand zum Hinterkopf, rechte Hand zum Kreuz. Wieder atmest Du fünfmal ruhig ein und aus. Wiederhole den Ablauf dreibis fünfmal.
Für die nächste Übung, den Ausfallschritt (S. → ) musst Du Dich einmal um 180 Grad drehen, sodass Du mit dem Gesicht zur Wand stehst. Danach machst Du mit dem rechten Bein einen Ausfallschritt nach hinten. Die Füße stehen schulterbreit auseinander. Beide Fußspitzen zeigen nach vorn. Während Du langsam fünfmal ein- und ausatmest, streckst Du beide Arme am Kopf vorbei nach oben aus. Dabei zeigen deine Daumen nach hinten. Danach nimmst Du die Arme wieder herunter, stellst Dich normal hin und wiederholst die Übung, indem Du mit dem linken Bein in den Ausfallschritt gehst. Wiederhole das Ganze gerne zwei-, dreimal.
Eine weitere Übung (S. → ) zur Kräftigung von Rücken, Gesäß und Schultermuskeln ist die Waage. Dazu gehst Du in den Vierfüßlerstand und streckst dann gleichzeitig den rechten Arm und das linke Bein aus. Kurz halten. Dann Knie und Ellenbogen unter dem Bauch annähern. Anschließend noch mal ausstrecken und die Übung mit dem linken Arm und dem rechten Bein wiederholen. Atme während jeder Streckung und jeder Beugung ruhig ein- und aus und wechsel nach fünf bis zehn Atemzügen.

2. Wirbelsäulen-Rotations-Check : Dafür suchst Du Dir in Deiner Wohnung einen Spiegel und stellst Dich mit dem Rücken davor. Die Füße sind zusammen. Die Arme hängen locker herab. Nun beginnst Du, Dich langsam zum Spiegel umzudrehen, ohne dabei die Füße zu bewegen. Erstmal über die rechte Seite, bis Du im Spiegel Deine linke Schulter sehen kannst. Das entspricht einer Rotation von 100 Grad. Danach kehrst Du in die Ausgangsposition zurück und drehst Dich über die linke Seite zum Spiegel um, bis Du Deine rechte Schulter im Spiegel erkennen kannst.
Klappt das? Super! Klappt das nicht? Dann hast Du jetzt ein Tool, mit dem Du Deine Rotation kontrollieren kannst. Wenn Du Lust dazu hast, gern jeden Tag.
Dazu gebe ich Dir noch eine Übung an die Hand, die die Brustwirbelsäule mobilsiert (S. → ):
Stelle Dich aufrecht hin, verschränke die Hände hinter dem Kopf. Danach drehst Du den Oberkörper so weit wie möglich nach rechts. Am Ende beugst Du Dich über die Seite nach unten. Atme fünfmal tief ein und aus und dehne Dich.
Wiederhole die Übung noch einmal auf der selben Seite. Du wirst sehen, dass Du Dich bereits ein gutes Stück weiter drehen kannst. Danach ist die linke Seite dran.

3. Wirbelsäule-Hüften-Beinrückseiten-Check: Stelle Dich gerade hin. Schließe die Füße und beuge Deinen Oberkörper nun mit durchgestreckten Knien im Stand vor. Versuche mit den Fingerspitzen den Boden vor den Zehenspitzen zu berühren.
Funktioniert? Perfekt! Funktioniert nicht? Dafür gibt es zahlreiche Gründe. Ein Screening kann Klarheit bringen. Oft wird einfach vermutet, die Muskeln der Oberschenkelrückseite seien verkürzt. Eine unkoordinierte Bewegungssteuerung, eine reduzierte Beweglichkeit der Hüftgelenke, der Wirbelsäule oder eine Kombination dieser Faktoren können für einen reduzierten Finger-Boden-Abstand verantwortlich sein.
Helfen wird Dir zum Beispiel die Übung mit dem eben beschriebenen Ausfallschritt (Bein nach hinten, dann die Arme gerade hoch zum Himmel. Anschließend andere Seite).
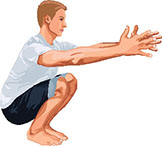
4. Sprunggelenke-Knie-Hüften-Check: Stelle Dich aufrecht hin, schließe die Füße und gehe möglichst tief in die Hocke. Achte darauf, dass die Fersen auf dem Boden bleiben. Strecke die Arme zum Ausgleich nach vorn gerade aus. Idealerweise solltest Du mit Deinem Gesäß die Fersen berühren und ganz abhocken können.
Kein Problem? Gut gemacht! Doch ein Problem? Du musst die Fersen anheben, kippst um oder kommst nicht richtig tief nach unten?
Dann hat vermutlich langes Sitzen Deine Beweglichkeit von Hüft-, Knie- und Sprunggelenk verschlechtert.
Absolut genial wäre es, wenn du eine dieser Übungen täglich für mindestens eine Minute durchführst. Für Dich wären das nur fünf Minuten pro Tag. Für Deinen Bewegungsapparat sind diese fünf Minuten jedesmal ein kleiner Neustart.
Bei Arthrose gibt es eine Grundregel: Einerseits führen Gelenkveränderungen zu veränderten Bewegungsmustern. Der Körper sucht Wege zu kompensieren. Andererseits können jahrelang oder länger bestehende Dysbalancen und Asymmetrien auf Dauer auch zu folgenreichen Gelenkveränderungen führen.
Stelle Dir vor: Du knickst mit dem Sprunggelenk um. Zur Schmerzvermeidung humpelst Du.
Wenn es Deinem Fuß wieder besser geht, müsstest Du folglich wieder normal gehen. Doch viele Menschen haben in der Folge ein verändertes Bewegungsmuster, ohne sich dessen bewußt zu sein. Manchmal ihr Leben lang.
In meinen Vorträgen erzähle ich an dieser Stelle gern die Geschichte des japanischen Soldaten Hiroo Onda, der sich 29 Jahre weigerte, das Ende des Zweiten Weltkriegs anzuerkennen.
Stattdessen kämpfte er auf eigene Faust im philippinischen Dschungel weiter, bis 1974 sein ehemaliger Vorgesetzter extra aus Japan auf die Insel Lubang geflogen wurde, um ihm zu befehlen, endlich die Waffen niederzulegen. 96
Genau so kann auch unser Körper reagieren. Er verpasst das letzte Update, hängt sich auf.
Um im Computerbild zu bleiben: Die morgendliche Bewegungsroutine unterstützt den Körper dabei, einen Neustart zu machen, das Bewegungsprogramm zu aktualisieren.
Damit Du Dich bewegen kannst, muss selbstverständlich das Gelenk beweglich sein. Du brauchst aber auch Muskeln, um diese Beweglichkeit zu kontrollieren. Und am Ende brauchst Du noch einen Fahrer, der das steuert. Das nennen wir neuromuskuläre Ansteuerung. Vielleicht wird Dir so mein Bild vom Arthrose-Auto aus Kapitel eins ein bisschen verständlicher.
Gesund ist eine Bewegung dann, wenn die drei Komponenten im Einklang sind. Deshalb werden beim Functional Movement Screen alle drei überprüft, trainiert und ausgeglichen.
„Baue Deine Fitness nicht auf einer körperlichen Störung auf“, ist dafür der Leitspruch des amerikanischen Physiotherapeuten und FMS-Entwicklers Gray Cook (Don’t put fitness on dysfunction). 97
Nächster Level in der Bewegungsanalyse ist der Skill Court, den wir als erste orthopädische Praxis in Deutschland einsetzten. Beim Functional Movement Screen (FMS) kontrollieren wir grundlegende Bewegungsmuster. Wenn das alles passt, geht es mit meinem Return-to-Sport-Protokoll oder im Skill Court sportartspezifisch weiter.
Wir können aber auch bei Kindern oder älteren Menschen Bewegung und neurologische Fähigkeiten kombiniert testen und spielerisch trainieren. Du hättest gern ein Beispiel? Dann stelle Dir vor, Du stehst auf unserem Skill Court und schaust auf den Bildschirm, der Dir einen dreidimensionalen Raum simuliert.
Du hast zehn Sekunden Zeit, Dir sechs rote und zwei blaue Bälle einzuprägen Dann werden alle Bälle rot, springen auf dem virtuellen Feld hin und her und Du musst Dir merken, welche beiden die blauen Bälle waren und diese dann anspielen.
Es ist kognitiv eine große Herausforderung, wenn Du Dir etwas merken musst, die Augen arbeiten und Du gleichzeitig Bewegungsaufgaben bewältigen musst. In der Fachsprache nennt man diese Belastungsform „vikomotorisches Training“. Das ist ungefähr so, wie in London, Paris oder New York eine Hauptverkehrsstraße zu überqueren und dabei die Ampel und den Verkehr im Blick zu behalten.
Und es sagt viel darüber aus, warum es nicht funktioniert, Patienten auf der Liege zu untersuchen, wenn sie eine kompetente Antwort auf die „Wann darf ich wieder?“-Frage fordern
Kurz zusammengefasst – was ich meinen Freunden, meiner Familie und Dir rate:
"Erst die Diagnose, dann die Therapie."
"Erst die Diagnose, dann die Therapie." ist eine medizinische Grundregel, der ich tägliche folge. Die folgenden Videos geben dir ein paar Einblicke in meinen Praxisalltag.

Bewegungsanalyse in SkillCourt

Körperzusammensetzung

Wirbelsäulenmessung

„Eat an apple on going to bed, and you’ll keep the doctor from earning his bread“
walisisches Sprichwort 98
„Fünf am Tag“ ist eine weltweite Aktion, die sich die Verbesserung der Gesundheit durch einen gesteigerten Verzehr von Obst und Gemüse zum Ziel gesetzt hat. Der Organisator in Deutschland ist der Verein 5 am Tag e.V., der im Jahr 2000 ins Leben gerufen wurde. 99
Die Weltgesundheitsorganisation empfiehlt fünf Portionen zu je 80 Gramm. Also mindestens 400 Gramm. Im Verhältnis drei Teile Gemüse (ohne Kartoffeln) und zwei Teile Obst.
Genau das ist Deine dreizehnte Challenge. Für die nächsten sieben Tag gilt, bevor Du zu Süßigkeiten, Salzgebäck, Brot, Kartoffeln, Fleisch, Fisch, Milch- und Käseprodukte greifst, stillst Du Deinen Hunger vorab mit den Basisprodukten einer gesunden Ernährung.
Dazu brauchst Du nicht viel: der sprichwörtlich eine Apfel am Tag – „mit dem Arzt keine Plag“ – deckt locker die zwei Portionen Obst ab. Drei mittelgroße Tomaten und ein gleich großes Stück Gurke die drei Portionen Gemüse.
Mit einem mittelgroßen Kohlrabi hast Du bereits deine drei Portionen Gemüse erfüllt. Und neun bis zwölf Trauben (je nach Größe) decken den fruchtigen Anteil von 5 am Tag.
Obst- oder Fruchtsäfte sind leider kein bequemer Ersatz. Auch auf den Smoothie solltest Du im Rahmen dieser Challenge verzichten. Gutes Kauen und genussvolles Schmecken gehören zur Sättigungsvorspeise 5 am Tag.
Fühlst Du Dich besser, führe es fort, eigne es Dir an, mache es zu Deiner Gewohnheit.
Am besten für immer. Warum?
Obst und Gemüse sind wertvolle Quellen für Vitamine und Mineralien. Davon profitiert der Knorpel.
Obst und Gemüse sind exzellente Quellen für Ballaststoffe. Sie sättigen nicht nur, sondern pflegen auch die Darmflora und wirken über die Darm-Gelenk-Achse positiv auf den Knorpel.
Obst und Gemüse reduzieren Dein Risiko für Kreislauferkrankungen, denn eine stabile Durchblutung hält den Knorpel stabil.
Obst und Gemüse bilden eine gesunde und ausbalancierte Diät, denn weniger Gewicht bedeutet weniger Belastung für Hüfte, Knie und Sprunggelenk.
(Quelle: National Health Service, Großbritannien) 100
