CHAPITRE 9
Desempenho e equidade na alocação de recursos
públicos federais para a saúde/
Performance et équité dans l’allocation
de ressources publiques fédérales de la santé
Gilson de Cássia Marques de Carvalho91
Esta é uma abordagem sobre a equidade na alocação de recursos financeiros para saúde no Brasil. Ela contém três partes.
- Análise da essência do sistema de saúde público brasileiro.
- Análise da iniquidade geral no Brasil.
- Análise da iniquidade da alocação de recursos públicos de saúde.
Uma primeira abordagem é sobre o sentido do termo equidade. Muitas vezes confunde-se este termo com igualdade, ou como conceito diametralmente oposto a ele.
A igualdade diz respeito à mesma forma de ver, de analisar, de atribuir direitos e deveres, de abordar e de trabalhar com as pessoas, etc. Assim se diz que o sistema de saúde brasileiro tem como um de seus princípios a igualdade, ou melhor, uma combinação de universalidade com igualdade. Deveria a abordagem de saúde ser sempre igual? Todos com o mesmo direito e o mesmo dever? Abordagem e tratamento iguais? Aí é que se faz necessário explicar. Igualdade quando as necessidades são iguais e desigualdade quando as necessidades são diferentes. A este conceito denominamos de equidade, que passa a ser uma qualificação da igualdade. Equidade é a igualdade qualificada. Igualdade justa, dando-se a cada um conforme sua necessidade.
A equidade pode ter dois enfoques. O primeiro, visto na horizontal, que seria o de que equidade é cuidar de problemas de necessidades iguais, de igual maneira. Já a equidade vertical seria a abordagem em que se cuidam de problemas e necessidades peculiarmente, conforme a necessidade. Para necessidades desiguais, abordagem desigual – segundo características da necessidade. Igualdade é tratar igualmente os iguais. Equidade, tratar desigualmente os desiguais, ainda com uma característica de que se dê mais a quem mais necessita e menos a quem menos necessita. Falamos de iniquidade exatamente quando se assume a posição diferente, onde se dá mais para quem tem menos necessidade, e menos para os mais necessitados.
Interessante que ao se definir diretrizes e princípios do SUS, em nenhum momento se fala em equidade. Dar-se-ia como já embutida na igualdade?
O conceito de equidade, a não ser o de custeio, não está presente na legislação de saúde do bloco de constitucionalidade: Constituição e leis nacionais de saúde. Em alguma legislação estadual, como a de São Paulo, está presente o termo equidade.
O modo de praticar a igualdade com justiça social é dar a ela um banho de equidade.
É dentro desse conceito que vamos tentar responder a uma interrogação: na saúde pública brasileira haveria alocação equitativa de recursos financeiros e consequentemente dos demais?
De que saúde e de que modelo de saúde
estamos tratando para abordar a equidade
A Constituição de 1988 consagrou os direitos e deveres de todos os cidadãos brasileiros. Foram as maiores conquistas de cidadania que um povo conseguiu incluir em sua Carta Maior.
Muitos acusaram os constituintes de terem prodigalizado os direitos, sem contudo pensar em como garantí-los. Isto é , a meu ver , um ledo engano pois para esses direitos foram colocados deveres a serem cumpridos por todos.
A SAÚDE está entre os direitos constitucionais inscritos no Capítulo II que trata dos DIREITOS SOCIAIS, no Art.6º: “são direitos sociais a educação, a saúde, o trabalho, o lazer a segurança, a previdência social, a proteção à maternidade e à infância, a assistência aos desamparados”.
Nos artigos anteriores , genericamente, já está defendido o direito à saúde no momento em que se afirma que a República Federativa do Brasil tem como fundamento a cidadania, a dignidade da pessoa humana e outros. Entre os objetivos fundamentais do Brasil estão a construção de uma sociedade livre, justa e solidária com erradicação da pobreza e redução das desigualdades sociais e regionais, promovendo o bem de todos, sem preconceito algum.
A SAÚDE, como direito específico, está bem claramente colocada nos direitos sociais. Nos enunciados gerais acima, pressupõe-se que seja um dos condicionantes fundamentais de se garantir cidadania, dignidade etc.
Sonho ou realidade?!... A meu ver, um sonho que deve se tornar realidade na medida em que, como cidadãos plenos, cumpramos nossas obrigações individuais e coletivas que possibilitarão usufruirmos de nossos direitos, entre eles o de ter e gozar saúde.
Entre os deveres de cidadania colocamos como essenciais: contribuirmos para com o fisco, sem sonegação; a prática da não corrupção passiva e ativa; exercer o controle da sociedade, tanto do público como do privado, para que ambos não utilizem mal os recursos públicos.
SAÚDE é um direito essencial que na Constituição está colocado como DEVER do ESTADO, mas que só acontecerá se todos nós cumprirmos nossos maiores e menores deveres cotidianos, o que nos fará cidadãos plenos.
Na Lei Orgânica de Saúde está bem explícito: só conseguiremos ter saúde na medida em que tivermos a contribuição das pessoas, das famílias, das empresas e da sociedade.
O Direito À Saúde exige que cada um de nós cumpra com seus deveres. Entre o omitir-se e o compactuar-se existe uma terceira via: a da participação e luta de cada um de nós para que todos sejamos cidadãos plenos, iguais em direitos e deveres.
Direito À Saúde como parte da transformação de nosso país.
Não basta tomar para esta saúde o conceito clássico da OMS de que a saúde seja um estado de completo bem-estar físico, social e mental e não apenas a ausência de doenças.
Gosto muito de sintetizar no popular, seguindo anseios do cidadão que pensam a Saúde como “Viver Mais E Melhor”. Objetivo e anseio que comandam o objetivo da saúde, a missão de todos seus trabalhadores e a responsabilidade de todos os cidadãos de “ajudar as pessoas a só morrerem bem velhinhas, de preferência sem nunca terem ficado doentes e, se ficarem, que sarem logo e de preferência sem sequelas”.
A característica da saúde
que o Estado tem que garantir para os cidadãos
Abaixo, no quadro 9.1, temos o resumo executivo da essência do Sistema Único de Saúde sacramentado na última Constituição Brasileira de 1988. Importante salientar que os três destaques, que são Saúde Como Direito, Universalidade E Integralidade, só aparecem nessa Constituição Brasileira. O momento foi 1988, mas 25 anos depois do início recente dessa luta e hoje já 24 anos usados em sua implementação, ainda não concluída.
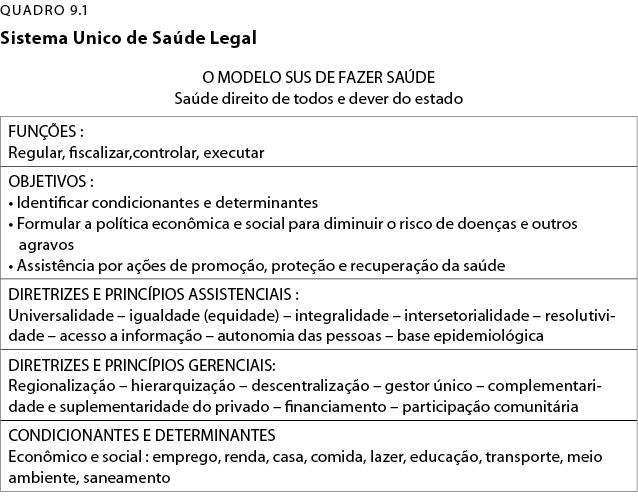
O Sistema Único de Saúde - SUS é o sistema criado pela Constituição de 1988 encarregado de garantir esse direito social fundamental que é o Direito à Saúde de todos os cidadãos e que se constitui num dever de relevância pública do Estado. O sus é o Sistema de Saúde Público e Solidário do Cidadão.
A Constituição Federal de 1988 coloca alguns princípios fundamentais para assegurar esse direito de todos à saúde. São princípios do SUS:
- Universalidade: todos têm direito à saúde, não se podendo excluir ninguém, nem o pobre, nem o rico, nem branco nem preto, nem urbano, nem rural. Ninguém pode ser discriminado em qualquer nível da assistência.
- Igualdade: todos têm direitos e estes direitos devem ser iguais para todos: na entrada nos serviços, no tipo de tratamento, nos exames e consultas especializados. Nada pode ser discriminado para uns ou para outros, nem haver nenhuma diferença na quantidade ou qualidade dos serviços por raça, cor, idade, religião, classe social ou qualquer outra. Sem preconceitos e sem privilégios.
- Equidade: o modo de fazer a igualdade com justiça é dar a ela um banho de equidade. No caso da saúde, a equidade significa tratar diferentemente os diferentes e as necessidades diferentes. De outro lado, tratar igualmente os iguais, com iguais necessidades. Aquele que mais precisa, que tem necessidade maior, deve ter ter prioridade, vista sempre pela óptica da necessidade e não do poder aquisitivo ou pela influência de amigos ou políticos.
- Integralidade: todos têm direito de ser vistos e entendidos como um todo, integralmente, e não apenas por órgãos ou sistemas (coração,pulmão, estômago etc). Não são os órgãos que adoecem sozinhos, são as pessoas que ficam doentes. De outro lado, a integralidade abrange também todas as ações, tanto de promoção da saúde (trabalhar com as causas da doença), como para a proteção da saúde (trabalhar com os riscos de adoecer), como para a assistência aos agravos de saúde, tanto de cada pessoa como do seu coletivo.
- Intersetorialidade: todos têm direito ao mínimo de condições de vida como emprego, salário, casa, comida, educação, lazer. A saúde é conseqüência da condição de vida das pessoas e, junto com a vacina, o remédio, a cirurgia, precisamos lutar para modificar as condições gerais de vida. Tentar mudar os outros setores relacionados com a saúde. Deve haver uma especial integração com o saneamento e o meio ambiente.
- Resolutividade: a capacidade dos serviços de saúde em resolver os problemas de saúde, em quantidade e qualidade, em todos os níveis da assistência.
- Descentralização: os serviços de saúde devem ser administrados de forma descentralizada, com o poder de decisão perto do cidadão e não lá longe, em Brasília. Direção única em casa esfera de governo. No Município, quem dirige é o Secretário Municipal de Saúde; no Estado, o Secretário Estadual e, na União, o Ministro da Saúde.
- Financiamento: a responsabilidade pelo financiamento da saúde é do governo Federal e dos governos Estaduais e Municipais. Lembre-se de que aquele que na verdade financia tudo é o cidadão, que paga impostos diretos e indiretos. Os governos devem devolver o que os cidadãos pagam, oferecendo serviços públicos em quantidade e qualidade satisfatórias.
- Regionalização: as ações e serviços de saúde devem ser organizados de modo regionalizado para atender a todas as necessidades da população, sem duplicidades e com o melhor rendimento do uso de profissionais e equipamentos;
- Hierarquização: as ações e serviços de saúde devem ser organizados de forma hierarquizada. O acesso aos serviços deve ser feito a partir das equipes de Agentes Comunitários de saúde ou dos Médicos de Família, ou das unidades, postos, centros de saúde que ficam mais perto da população e oferecem os profissionais generalistas. Depois, vêm os serviços de maior complexidade: exames, especialistas, leitos hospitalares para clínica e cirurgia e as clínicas e profissionais mais especializados. Evitar duplicidade de meios, para fins idênticos.
- Epidemiologia: é o estudo das doenças e agravos à saúde de todas as pessoas e deve ser usada para definir quais são as ações e serviços de saúde da população e não apenas a demanda que as pessoas apresentam.
- Autonomia: as pessoas têm direito a preservar, a manter sua decisão em defesa de sua integridade física e moral.
- Informação: as pessoas têm direito à informação sobre os condicionantes e determinantes das doenças, sobre a saúde das pessoas assistidas.
- Participação Da Comunidade: em cada Município, em cada Estado e em Brasília deve haver um Conselho de Saúde com representantes da comunidade para definir o que se deve fazer com o dinheiro público da saúde e controlar, fiscalizar, aquilo que está sendo feito com esse dinheiro. Metade dos conselheiros, por lei, tem que ser sempre da comunidade.
Todos os brasileiros dependem do SUS. Esta é uma questão que é escondida da população. Danosa e, às vezes, dolosamente. Rico e pobre dependem do SUS sem nenhuma possibilidade de alguém dizer: “Nada tenho a ver com o SUS.” “Não uso o SUS.” “Não dependo do SUS”. Tudo isso prova o desconhecimento do que seja o SUS.
O SUS está presente na vida de todos, do nascimento à morte, e mais até, da concepção ao fim da vida. Não sabemos é reconhecer sua influência;sua responsabilidade. Conseqüentemente, não lutamos para que o Governo cumpra sua missão precípua que é a de servir o cidadão e garantir, entre outras coisas, sua saúde através do SUS.
As conquistas do SUS, não obstante suas falhas, são inúmeras, das quais podemos destacar:
- O SUS conseguiu incluir a totalidade dos brasileiros num Sistema de Saúde que antes era privilégio apenas daqueles que tinham carteira assinada e eram segurados da previdência; isso colocou cerca de 70 milhões de brasileiros dentro do conceito de cidadania plena, com direitos e deveres iguais.
- Em relação à epidemiologia das doenças transmissíveis, podemos salientar alguns dados como: erradicação da poliomielite do Brasil (paralisia infantil); baixa da incidência de sarampo, coqueluche, difteria, tétano neonatal e outras; menos mortes e internações de idosos depois da vacinação antigripal; hanseníase: diminuiu a incidência e aumentou a cobertura, com medicamentos para a doença; redução das internações por doença de Chagas; melhora das formas graves de esquistossomose e diminuição da mortalidade da doença; a raiva humana diminuiu.
- Melhora da qualidade do sangue transfundido, com maior controle através do processo de preparo, bem como do controle de doenças por ele potencialmente transmitidas; melhora no enfoque da doença mental, enfatizando a necessidade de desospitalização, humanização do atendimento e implementação do tratamento ambulatorial.
- Suficiência na produção de vacinas, só advindo falta no mercado quando por um período deixaram de dar apoio aos laboratórios oficiais que produzem estas vacinas;
- Melhora nítida na mortalidade infantil de multicausalidade e que não pode ser creditada unicamente aos serviços do SUS, mas têm neste uma fundamental importância.
- No ponto de vista gerencial, há a experiência descentralizadora da municipalização com centenas de municípios, desde 1994, fazendo toda a administração dos recursos federais para a saúde e muitos outros iniciando este processo, que é o caminho mais curto para se chegar à eficiência e eficácia.
- Criação de mais de cinco mil conselhos de saúde nos municípios e estados, o que representa o fórum de cidadania retornando às mãos do cidadão; o poder de aprovar um plano de saúde adequado a cada município e o de fiscalizar sua execução (Democracia participativa).
- Aumento da produção de serviços de saúde, maximizando os serviços básicos e de atendimento pelos agentes comunitários de saúde e pelos médicos de família, defendidos e praticados com a municipalização. Podemos dizer com segurança que, em meio a todas as dificuldades e faltas, hoje se produzem mais serviços de saúde que há dez anos. Ainda que continuem insuficientes, foi o esforço municipalista que possibilitou esse aumento de serviços.
- O único dinheiro novo substancial que entrou para a saúde nos últimos anos foi o dinheiro dos municípios brasileiros, que passaram a investir mais em saúde, retirando recursos até mesmo de outras áreas para atender a esta de prioridade social. Em segundo lugar, o dos Estados e muito pouco da União.
Essas e outras medidas resultaram num aumento substancial dos serviços de saúde prestados à população a cada ano. Citamos alguns dados de produção do SUS, somatório das atividades das três esferas de governo: União, Estados e Municípios. São apenas os dados de maior relevância ocorridos em 2011. Vão relatados no QD-2.
O SUS garante atendimento de altíssima qualidade, com grande competitividade com o setor privado em uma série de serviços considerados de excelência e de ponta, mas também é preciso destacar inúmeros pequenos hospitais municipais e filantrópicos do interior que, na sua categoria, são imbatíveis pela técnica e pela humanização no tratamento.

Precisamos entender que o SUS é um sistema público, mas não é um sistema estatal. A Constituição foi clara ao dizer que a responsabilidade de fazer as ações e serviços de saúde deveria ser do público estatal e complementarmente do privado lucrativo ou não, com preferência dos não lucrativos.
A iniquidade geral no Brasil
e a iniquidade na alocação de recursos na saúde
Ao pretender estudar a equidade na alocação de recursos para a saúde do brasileiro, temos que refletir que essa iniquidade é praticamente a consequência da iniquidade daquilo que acontece em todos os setores brasileiros.
São vários os indicadores que podem ser tomados para demonstrar essa iniquidade geral: a distribuição de renda entre os cidadãos (média e por faixas proporcionais).
Produto interno bruto (PIB)
Vamos começar pelo estudo das riquezas do Brasil, anunciado hoje como a 5ª potência econômica mundial. Uma previsão para 2012-2013, em dólares internacionais, mostrada nos dados abaixo (QD-3) evidenciam essa relação com outros países do mundo, do oriente e do ocidente. Em 2010, ainda estaávamos ocupando a 7ª. posição internacional. Entretanto, no quadro podemos ver algumas evidências. Em primeiro lugar, ao analisar o volume de bens e serviços produzidos em 2010, vamos deparar com um agravante a mais. O alto índice do PIB pode não significar muito. Temos dois países com PIBs acima de 10 trilhões: USA e CHINA, que no momento de dividir s riquezas pela sua gente imediatamente fazem um corte de iniquidade, onde USA vai a 7º lugar (existem países menores em PIB e com menos população, pois de pequeno porte). Já a China, o segundo em PIB absoluto, quando se o divide pela população vai a 93º lugar na ordem. O PIB per capita chinês é cinco vezes menor que o dos USA. Vamos ter não apenas uma piora absoluta na média que pode esconder, como esconde, mas uma má distribuição interna dessas riquezas.
O Brasil que ocupa a 7ª posição do PIB e da mesma maneira, pelo imenso de sua população, acaba amargando no PIB per capita a 76ª posição. Mesmo sendo em 2010 a 7ª potência econômica, distancia-se do primeiro lugar, os USA, em 4 vezes menos e do 2º lugar, CHINA, em 2,5 vezes menos.
Não cessam aí as iniquidades que estão apenas no seu primeiro paradigma, o PIB total, levado ao individual do per capita de sua população.
Podemos agora analisar a distribuição do PIB pelas regiões brasileiras (QD-4) Os dados de 2009 mostram a diferença brutal entre as regiões ao se computar o PIB nominal total. A variação é de R$1,8 tri de São Paulo e R$163,208 bi da Região Norte.
O que preocupa em todas as situações, mas de forma mais impactante na área de saúde, é o PIB per capita, em que o da Região Sudeste é da ordem de R$22.147 e o da Região Nordeste de R$8.168 ou seja, quase 27% ou 2,7 vezes menor. Num mesmo país, num mesmo continente!

Se formos analisar o Estado de São Paulo que tem o maior PIB como Estado, o PIB per capita chega a R$ 26.440 e, de outro lado, o estado que tem o menor PIB é o Amapá, com um PIB per capita de R$ 13.549,49.
Se incluirmos o Distrito Federal e analisarmos exclusivamente o PIB per capita, este chega a R$ 50 mil e os menores não ultrapassam R$ 6 mil, como os dos estados de Piauí (R$6.051) Maranhão (R$6.259) e Alagoas com R$6. 728. Assim, temos brasileiros do Piauí vivendo com uma renda per capita 8 vezes menor. Lembremo-nos de que estes dados correspondem a valor médio, o que está longe de representar as realidades individuais, piores que estas em seus extremos.
O Gráfico abaixo demonstra nitidamente dois grupos distintos de regiões brasileiras. De um lado, com melhor renda per capita, sudeste, centro-oeste e sul. De outro, com pior renda per capita: norte e nordeste, com predominância daquele sobre este.
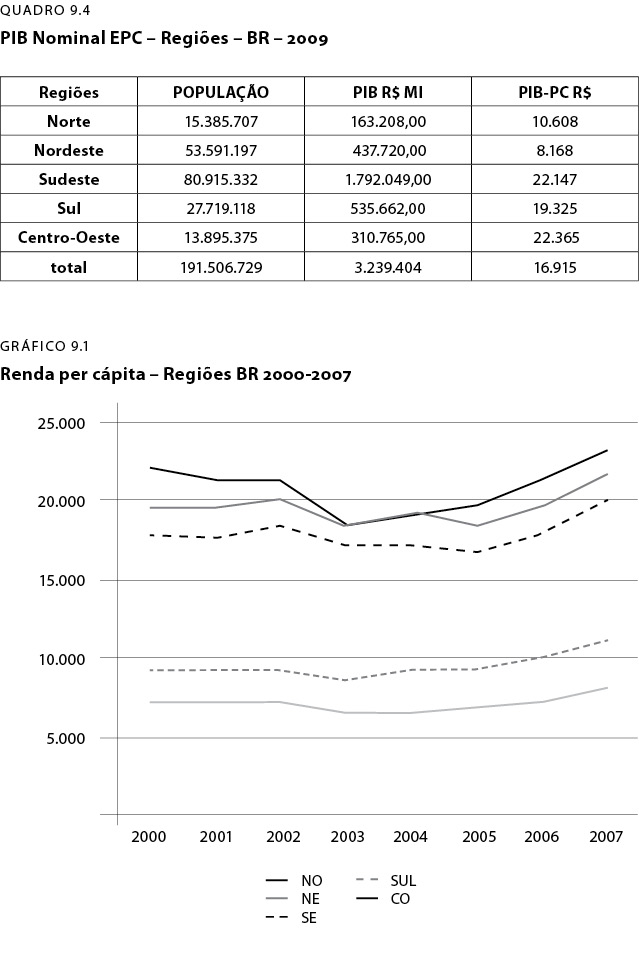
Para concluir esta análise da iniquidade usando como dado o PIB, é preciso fazer a análise mais realista que é a da distribuição dos valores per capita por faixas, o que resulta em dados mais iníquos ainda. Periodicamente o IBGE faz uma pesquisa detalhada sobre o orçamento familiar (POF). A última delas é de 2008/2009.
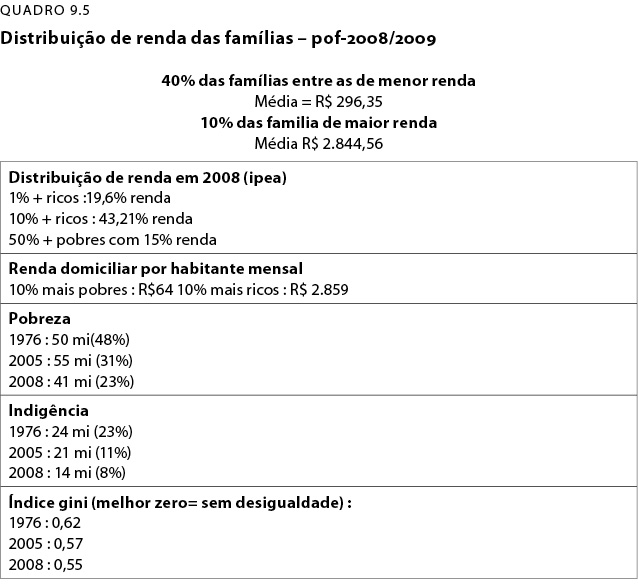
Os dados do QD-5 mostram suficientemente essas disparidades: 40% das famílias de menor renda ganham dez vezes menos que os 10% dos de maior renda.
O 1% dos mais ricos ficam com cerca de 20% da renda brasileira e, os 10% mais ricos, com 43%. De outro lado, os 50% mais pobres ficam com apenas 15% da renda.
O que redobra a esperança é que o número absoluto dos miseráveis vem diminuindo nos últimos 40 anos, bem como em números percentuais. O mesmo se dá em relação aos indigentes-miseráveis. Segundo conceito do IBGE, pobre é aquele que vive com até meio salário mínimo de renda e miserável aquele que vive com até um quarto do salário mínimo.
Renúncia fiscal
A renúncia fiscal sempre será um precursor de iniquidades gerais, pois favorece sempre mais os que mais têm. Vamos trabalhar aqui apenas com a renúncia fiscal na área de saúde. A renúncia fiscal em saúde tem cinco componentes: a que existe no imposto de renda de pessoas físicas e pessoas jurídicas; a existente em medicamentos; aquela em filantropia; a ainda a relacionada a produtos químicos e farmacêuticos.
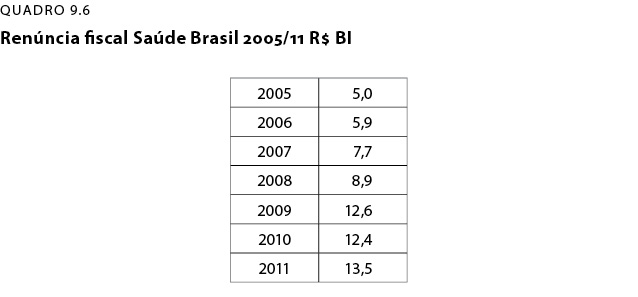
O total da renúncia fiscal estimada, e ainda não apurada, para 2011 foi de R$ 13,5 bi. Já o detalhamento dessa renúncia a cada ano se repete em 2010 – QD-7. A grande fonte de renúncia fiscal é a dedução em relação ao imposto de renda de pessoas físicas e jurídicas. Todo o gasto com imposto de renda relativo ao pagamento de planos de saúde, seguros de saúde e gastos privados com saúde sofre um abatimento, que é descontado do pagamento final.
O mesmo acontece em relação a produtos químicos e farmacêuticos, bem como com a produção de medicamentos que têm renúncia fiscal federal na sua produção. Outra renúncia fiscal presente na Constituição Federal é aquela concedida às entidades filantrópicas prestadoras de serviços de saúde. Além de beneficiarem as entidades prestadoras de serviços para o SUS, também o fazem para os serviços vendidos a planos, seguros e à clientela pagante.
Onde estaria a iniquidade na renúncia fiscal? Ela favorece mais justamente aos que mais têm e que desembolsam mais recursos com planos, seguros, medicamentos etc.

Índice de Desenvolvimento Humano (IDH)
O IDH é outro indicador universalmente utilizado, que tem suas vantagens e desvantagens. Ele, como o nome indica, tenta demonstrar o Índice de Desenvolvimento Humano.
Baseia-se em três parâmetros: educação, renda, longevidade. Os parâmetros usados são: Renda Nacional Bruta em dólar, pela Paridade de Poder de Compra, numa variação entre 163 e 118.211; o conhecimento é medido pela média de anos de escolaridade de adultos e que varia entre 0 e 13,2 anos de estudo. A longevidade é medida pela esperança média de vida ao nascer numa variação entre 20-83,2 anos de vida.
A análise desses três fatores leva ao paradigma do IDH que é considerado muito elevado quando entre 0,800 a 1; elevado entre 0,700 e 0,799; médio entre 0,500-0,699 e baixo entre 0,000 e 0,499.
No QD 9 – podemos ver alguns valores de IDH de vários países a começar pelos mais desenvolvidos e de renda alta. Em primeiro lugar, Noruega e logo a seguir a Austrália, com a diferença de apenas 1 milésimo. O Brasil lá está em 73º lugar, com 0,699 de IDH, acima da média mundo de 0,624.
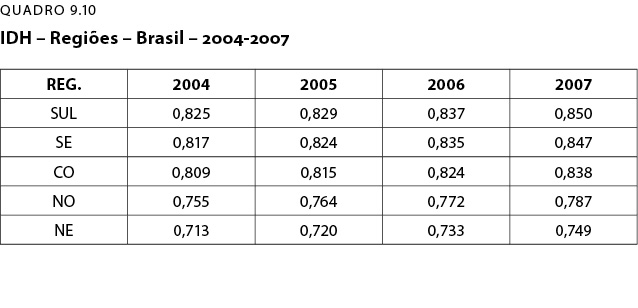
O QD 10 traz a distribuição do IDH por regiões brasileiras como indicador da iniquidade interna do país. Os dados do QD- 10 guardam uma divergência do QD-9, atribuível a 2010 pelo PNUD. Os dados, também do PNUD, mostram valores totalmente divergentes destes desde o ano de 2004 a 2007.
Em 2007, a região sul estava à frente com 0,850, seguido da sudeste com 0,847, centro-oeste com 0,838; norte com 0,787 e finalmente nordeste com 0,749. Nada não muito diferente do esperado, quando as regiões sul e sudeste se aproximam e a região nordeste fica distanciada a menor.

Uma conclusão importante e que deverá ser lembrada ao concluir sobre a iniquidade é que o vetor de crescimento do IDH é no sentido ascendente entre os anos de 2004-2007 (QD-10).
Alocação de recursos federais
para estados e municípios
A história da transferência de recursos federais para a saúde nos tempos pré-constitucionais e depois é longa e diversificada. As maneiras de transferências foram as seguintes:
- Entre 1983-1990 (AIS – Ações Integradas de Saúde; SUDS - Sistemas Unificados e Descentralizados de Saúde) – Transferência global com base no histórico de produção de serviços.
- Entre 1991-1994 (SUS – Sistema Único de Saúde – Transferência individualizada, por produção.
- Entre 1994-1997 (SUS – NOB: Norma Operacional Básica 1993) Transferência global por competências e responsabilidades.
- Entre 1998-2006-(SUS – NOB-1996 e NOAS Norma Operacional de Assistência à Saúde) – Transferência por incentivos para cada procedimento, chegando ao total de 130 incentivos.
- Entre 2007-2012 – (SUS – Pacto pela Saúde) Transferência por blocos de financiamento em número de cinco e depois seis, onde estão incluídos todos aqueles incentivos e mais outros que surgiram depois.
No Brasil, os recursos das três esferas de governo para desenvolver ações e serviços públicos de saúde são arrecadados pela esfera federal para dar cobertura a estados e municípios. Estes devem apartar parte de sua arrecadação própria e destiná-la à saúde, mas nada pode arrecadar de específico. Nem impostos, nem contribuições, mas apenas as taxas próprias, por lei, de cada esfera de governo.
Se a União é a única arrecadadora e as três esferas têm competência executora, obrigatoriamente a União precisa fazer transferências para as duas outras esferas. Assim está definido na Constituição Federal e na legislação infraconstitucional.

Entre 1990 e 2012, as regras de transferência estavam nas Leis 8080 e na 8142. Metade dos recursos federais deveriam ser transferidos aos municípios e aos estados sob critério exclusivamente populacional, mediante simples divisão do valor disponível pela população. Os outros 50% deveriam ser alocados pela combinação dos seguintes critérios: perfil demográfico e epidemiológico, tamanho da rede, serviços prestados, gasto com saúde , ressarcimento a serviços prestados a outras esferas de governo. A Lei 8142 dizia que enquanto não fossem combinados esses critérios, o total dos recursos deveria ser transferido exclusivamente pelo coeficiente populacional.
Regra é regra e nunca foi cumprida nos últimos 22 anos de sua vigência. Dez anos depois, surgiu Emenda Constitucional 29 (EC-29) que determinou que no mínimo 15% do orçamento do Ministério da Saúde devesse ser transferido aos municípios, através de um cálculo per capita, para atenção básica a saúde.
Infelizmente, neste país as regras são cumpridas conforme a conveniência de quem tem poder de assim fazê-lo. A União desobedeceu leis e a própria Constituição e absolutamente nada aconteceu.
Assim, de regras ilegais a outras igualmente ilegais, a partir de 2006 surgiu uma novidade na alocação de recursos da União para Estados e Municípios. A nova sistemática em funcionamento até agora, em 2012, é a do Pacto pela Saúde. Nele pretendeu-se sair das cerca de 130 maneiras de transferir recursos para Estados e Municípios, para apenas cinco blocos de financiamento.
Os cinco blocos são: Atenção Básica, Média e Alta Complexidade, Vigilância à Saúde, Assistência Farmacêutica, Gestão e, depois de alguns anos, acrescentou-se o bloco de Investimentos. QD-12

No QD-13 encontra-se a distribuição dos recursos de cada bloco no ano de 2001 e 2011, em números absolutos, a proporção entre eles e o crescimento nesses anos. Podemos comemorar que o perfil dessas despesas está mudando. Normalmente, o maior crescimento se dá nas despesas com ações de média e alta complexidade.. Enquanto a Atenção Básica cresceu, em valores absolutos, 292%, as despesas com amédia e alta complexidade cresceram 193%. Também a superaram a vigilância à saúde e assistência farmacêutica, que são valores relativamente pequenos.

Distribuição regional de recursos
O financiamento da Saúde, como manda a Constituição, é responsabilidade das três esferas de governo, sendo que, como vimos acima, em 2010 a União foi responsável por 45% do financiamento, os Estados por 27% e os Municípios por 28%. A iniquidade entre regiões e estados brasileiros em relação ao PIB já vista por nós, repercute na arrecadação dos recursos e consequentemente na alocação de recursos para a saúde.
Vamos às transferências federais para a saúde. Sempre a alocação de maior valor está concentrada em estados mais ricos.
Os recursos federais são transferidos em dois grandes grupos: ambulatorial e hospitalar. O MS transfere recursos segundo um teto pré- estabelecido, baseado em capacidade de produção de serviços. Lógico que as regiões mais ricas produzem mais e produzem em maior quantidade os procedimentos de mais complexidade e de maior valor.
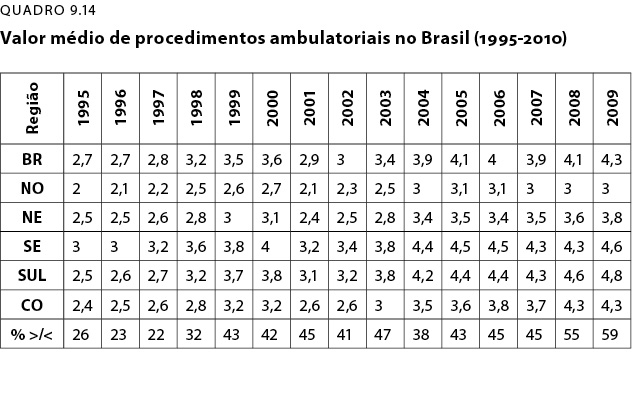
Observemos o QD-14, que trata do valor médio de procedimentos ambulatoriais. Nas regiões mais pobres, em 1995, a média do custo de seus procedimentos ambulatoriais se situava entre R$2 e R$2,5. Tais valores, em 2009, subiram para R$3 e 3,8. São valores situados abaixo da inflação e, se considerarmos melhor, ao que parece, sem introdução de procedimentos e equipamentos mais complexos.
Já as regiões sul e sudeste tiveram em 1995, respectivamente valores 59% maiores que os da região norte. No sudeste, em 2009, R$4,6 e, no sul, R$4,8.
O QD-15 trata do valor médio das internações em uma série histórica entre 1995 e 2009. As regiões mais pobres, em 1995, tiveram a média do custo de seus procedimentos ambulatoriais entre R$153 e R$201. Esses valores, em 2009, subiram para R$612 e R$724. Da mesma forma, são valores abaixo da inflação e se considerarmos melhor, ao que parece, sem introdução de procedimentos e equipamentos mais complexos. Ainda que tenham se elevado proporcionalmente mais que os procedimentos ambulatoriais, ainda ficam abaixo da média Brasil no período, que é de R$880.
Já as regiões sul e sudeste tiveram, em 1995, respectivamente, valores 68% maiores que os da região norte, os de mais baixo valor. Na região sudeste e sul os valores em 2009 são respectivamente muito maiores (R$1.004 no sudeste e R$ 1.026 no sul).
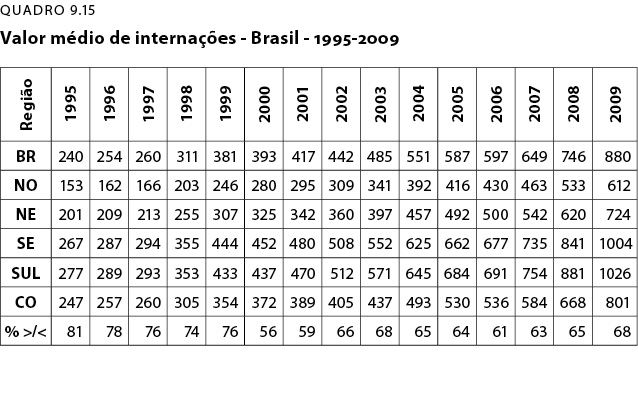
Olhando-se os recursos alocados pela União aos Estados e regiões, percebe –se que as regiões mais ricas do Brasil (sul e sudeste) consomem mais serviços de saúde e de maior custo que as regiões mais pobres (norte e nordeste).
Se entrarmos nos detalhes das transferências estaduais de 2010, estado a estado, teremos mais surpresas. No QD 16 são tomados dois valores federais: a transferência direta de recursos e os valores correspondentes à cessão de pessoal do antigo INAMPS para estados e municípios, cujos salários representam os valores do QD 16.
A média Brasil foi de R$238 per capita (PC) de transferências federais. O menor valor PC é o do Acre com R$120, seguido de Sergipe com R$175 e Pará com R$181. De outro lado, na mesma região norte, os estado com maior PC são Rondônia, com R$461 e o Tocantins, com R$317.
A transferência federal por região, no ano de 2010, faz uma sequência um pouco estranha, na seguinte sequência: Nordeste, R$256; Sul, R$239; Centro-Oeste,R$226; Norte, R$210; Sudeste, R$175 de valor PC dos recursos alocados pela União (Governo Federal).

* * *
Os estudos acima têm intenção de mostrar algumas evidências:
A primeira questão a ser respondida foi sobre o Sistema de Saúde brasileiro em que se mostraram suas bases legais. O Brasil tem uma legislação excelente para a saúde, contemplando a equidade na alocação de recursos entre as várias regiões e estados brasileiros, mediante critérios abrangentes e variados.
Em segundo lugar, tentou-se demonstrar que a iniquidade de alocação de recursos para a saúde acompanha a iniquidade de alocação de recursos em geral pelas regiões e seus estados. A iniquidade na alocação de recursos federais se deve ao viés histórico em que a maioria dos recursos federais eram transferidos conforme a oferta e produção de serviços e não como a necessidade de saúde da população.
Procurou-se demonstrar a alocação de recursos de saúde por regiões e estados. Considerando a evidência acima, temos que identificar que a iniquidade na alocação de recursos na saúde é consequência lógica da iniquidade prévia existente no país entre suas várias regiões, conforme demonstrado pelo PIB, Renúncia Fiscal, IDH.
Existem, na verdade, um SUS legal que se tornou virtual, e um SUS ilegal que acaba sendo o real. Cabe aqui, em conclusão, analisar se a perspectiva histórica é de aprofundamento desta iniquidade ou se já se vislumbra uma tendência à diminuição.
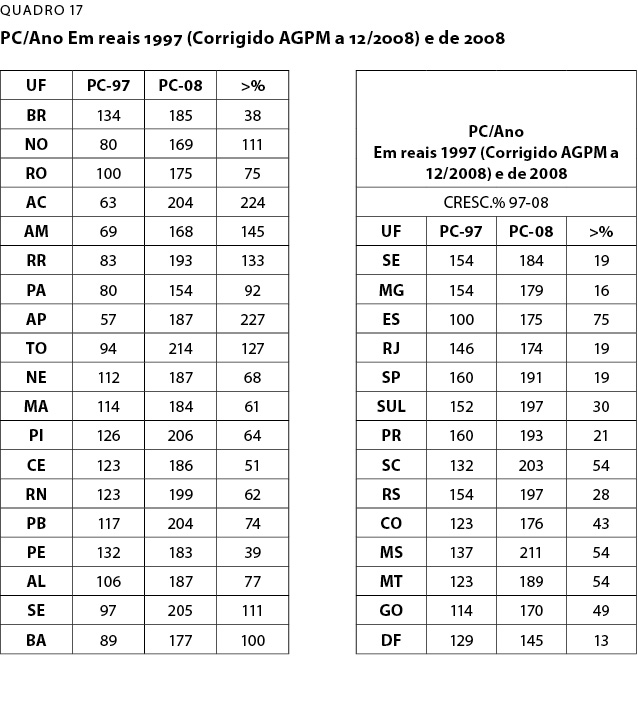
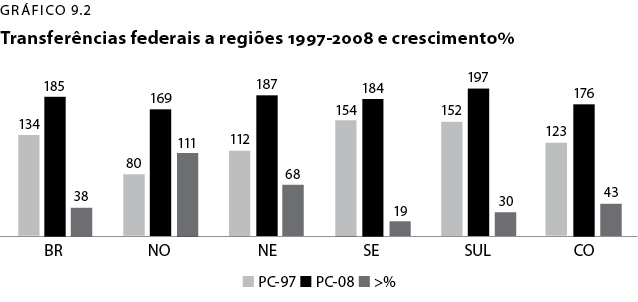
O QD-17 consegue mostrar uma evidência de melhora da iniquidade da alocação de recursos federais. Nela compara-se o PC de 1997 de transferências federais deflacionadas a cada estado com o PC de 2008. Em seguida, mostra-se qual foi o crescimento percentual entre 1997 e 2008. O crescimento médio do Brasil foi de 38% neste período. O crescimento regional, exceto da região sudeste (19%) e da região sul (30%) foi maior que a média Brasil: centro oeste (43%); nordeste (68%) e norte (111%). Entre os estados, aqueles que menos cresceram foram o DF (13%) e MG (16%).
Todos os estados das regiões mais pobres, que são oNorte e o Nordeste tiveram ganho acima da média Brasil (38%); já nas regiões Sul, Sudeste e Centro-Oeste, dos 12 estados que as compõem,, oito tiveram a média de crescimento abaixo da média Brasil.
A prova mais evidente da iniquidade na alocação de recursos federais é que mesmo a região norte, sendo s a primeira em crescimento do PC, com 111% (1997-2008), é o menor PC em 2008 –R$169 e a região sul com maior PC, R$197.
Mesmo havendo ganho para a região norte bem superior às demais, ainda é ela quem tem o menor PC. Imagina-se como era a distorção antes de 1997, quando a região norte tinha um PC de R$80 e a região Sudeste, R$154.
O gráfico abaixo demonstra os dados do QD 17 de forma bem clara. Onde estão, por região, os três dados mais importantes: o PC de 1997, o de 2008 e o percentual de crescimento entre um e outro. Os dados da região norte mostram esta virada de uma situação de extrema iniquidade de alocação de recursos federais, para uma situação ainda iníqua, mas melhorada.ráfico 2]
Tem-se que trabalhar neste momento com a idéia de cumprir a legislação de saúde quanto à alocação de recursos e, só após essa tentativa, buscar mudanças, se porventura necessárias. Aí não por conveniência, mas por evidência.
Uma esperança existe: o Brasil vem melhorando as suas iniquidades gerais e seus indicadores. A saúde vem alocando recursos mais equitativamente, mas, ainda longe de atender às necessidades de saúde da população.
Os problemas da saúde na conjuntura 2010 podem ser sintetizados em duas vertentes: a insuficiência de recursos e a ineficiência em seu uso. Tem-se pouco dinheiro e gasta-se mal o pouco que se tem. Existem problemas de várias ordens dentro dessas duas variáveis.
Tenho sintetizado as saídas para a saúde no Brasil, incluindo o financiamento, em cinco tópicos. Denominei esta abordagem, didaticamente como Lei Dos Cinco Mais: Mais Brasil, Mais Modelo Saúde-Sus, Mais Eficiência, Mais Honestidade E Mais Recursos Financeiros.
91. Gilson Carvalho – In Mémorian - Médico Pediatra e de Saúde Pública - carvalhogilson@uol.com.br. O autor adota a política do copyleft podendo este texto ser multiplicado, editado, distribuído independente de autorização. Textos disponíveis: www.idisa.org.br